I. 서 론
파킨슨병(Parkinson’s disease)은 가장 빠른 속도로 증가하고 있으며 알츠하이머병(Alzheimer’s Disease) 다음으로 흔한 퇴행성 뇌 질환이다1. 국내 파킨슨병 10만 명당 성별 및 연령 표준화 유병률은 2010년 115.9명에서 2015년 139.8명으로 증가하였으며2, 고령화로 인해 지난 30년간 전 세계적으로도 파킨슨병으로 인한 질병 부담이 2배 이상 증가한 상황이다3. 파킨슨병은 중뇌 흑질(substantia nigra pars compacta, SNpc)의 도파민(dopamine, DA) 뉴런 손상으로 특징지어지는 질환이다. 수많은 파킨슨병 신약 개발 연구에도 불구하고, 여전히 1960년대 개발된 레보도파가 파킨슨병에 가장 널리 사용되는 효과적인 약물이다. 그러나 도파민계 약물은 장기 투여 시 여러 부작용이 발생하며, 이환 기간이 길어짐에 따라 환자가 치료의 한계를 경험하게 된다4. 특히 레보도파를 경구 복용하였을 때 혈중 레보도파 수준은 간헐적 상승 및 하강을 보이게 되며, 선조체 내에서도 도파민 수준은 비정상적으로 진동하게 된다. 이러한 도파민 수치의 비정상적인 변동은 도파민 수용체의 무질서한 자극과 선조체 뉴런의 비정상적인 발화 패턴으로 이어질 수 있으며, 비생리학적인 도파민 신호가 장기간 지속되는 경우 운동이상증(dyskinesia)과 같은 부작용을 유발할 수 있다5. 또한, 현재 파킨슨병의 병리기전 자체를 조절할 수 있는 치료가 부재한 상태로, 이에 파킨슨병에 대한 지속 가능한 중재 및 치료제 개발에 대한 요구가 증가하고 있다6.
2005~2006년 국내 파킨슨병 환자를 대상으로 한 설문 연구에 의하면 총 123명의 환자 중 94명(76%)이 파킨슨병 운동증상, 피로, 통증, 변비 등의 개선을 목적으로 한의 치료와 같은 보완대체요법을 이용한 적이 있다고 하였으며, 이들 중에서 특히 파킨슨병 이환 기간이 길고, 레보도파 복용량이 많을수록 보완대체요법을 이용하는 비율이 높은 것으로 나타났다7. 현재 한의학에서는 파킨슨병 환자를 대상으로 특히 침 치료와 운동 치료가 주목받고 있다. 침 치료의 경우 장기적인 환자 관리가 수월하며, 이 등의 체계적 문헌고찰 결과 파킨슨병에 대한 전통적인 약물 단독요법과 비교했을 때 침 치료를 병행하였을 때 통합된 파킨슨병 평가척도(Unified Parkinson’s Disease Rating Scale, UPDRS) 점수를 호전시키는 데 보다 효과적이었다8. 또한, 유산소 운동, 균형 운동, 근력 운동, 복합 운동, 걷기 훈련 등 다양한 형태의 운동 치료는 모두 중장기적으로 수행되는 경우 파킨슨병 환자의 운동 관련 증상을 개선하는데 특히 효과적이며9, 질병 조절 효과(disease modifying effect)가 나타나는 것으로 알려져 있다10. 파킨슨병 환자에 대하여 침 치료, 운동 치료를 수행한 연구들은 많이 있으나 같은 시기에 침 치료와 운동 치료를 병행하여 효과를 보고한 연구는 없었다. 본 증례에서는 71일간 침 및 운동 치료 후 호전된 사례가 있어 이를 보고하는 바이다.
II. 증 례
본 증례는 한방병원에 내원하여 71일 동안 침 및 운동 치료를 받은 파킨슨병 환자 1례를 대상으로 하였으며 증례보고에 관한 대전대학교 한방병원 기관생명윤리위원회(IRB) 승인(번호 : DJDSKH-21-E-37)을 얻었다. 환자로부터 익명화된 의무기록 정보를 활용한 증례보고 출판에 관한 동의를 받은 후 CARE 체크리스트(CARE checklist of information to include when writing a case report)에 따라 결과를 보고하였다. 치료 및 경과는 아래 연대표로 정리하였다(Fig. 1).
Fig. 1
Timeline.
PD : Parkinson’s disease, H-Y : Hoehn-Yahr, NMSS : non-motor symptoms scale, FES : falls efficacy scale, BBS : Berg balance scale, PDQ-39 : Parkinson’s disease questionnaire-39, BP : blood pressure, UPDRS : unified Parkinson’s disease rating scale, ADL : activities of daily living

1. 환자정보 및 진단
본 증례의 환자는 67세의 여성 환자로, 내원 당일 문진에 따르면 6년 전 파킨슨병으로 진단받고 항파킨슨 약물을 복용하기 시작하였다. 환자가 복용 중인 항파킨슨 약물은 Table 1과 같았으며, 4년 전 한차례 약물 복용량을 증량한 이후 현재까지 같은 약물을 유지하고 있다고 하였다. 환자의 파킨슨병 진행 단계는 질병의 증후가 양측성으로 나타나며, 균형장애가 나타나지만, 몸을 잡아당기는 검사에서 균형을 잡을 수는 있는 혼-야(Hoehn & Yahr) 2.5단계에 해당하였다. 기타 병력으로는 약 30년 전 화상으로 인하여 다리 수술을 한 적이 있으며, 무릎관절염과 허리 통증으로 인해 바닥에 앉는 것이 어렵다고 하였다. 또한, 무지외반증으로 2년 전 수술 치료를 받았으며, 수술 부위에 바늘로 찌르는듯한 통증이 남아있다고 하였다. 내원 당시 환자의 혈압은 수축기 167, 이완기 87로 2기 고혈압에 해당하였으며, 맥박은 1분 68회로 나타났다.
Table 1
Composition of Medication
1) 파킨슨병 평가척도(UPDRS)
내원 당일 시행한 통합된 파킨슨병 평가척도(Unified Parkinson’s Disease Rating Scale, UPDRS)11 점수는 총점 43점이었으며, 세부적으로는 정신상태, 행동 및 정서를 평가하는 Part I의 경우 총 16점 중 2점, 일상생활 수행능력(activities of daily living, ADL)을 평가하는 Part II의 경우 총 52점 중 9점, 운동증상을 평가하는 Part III의 경우 총 108점 중 30점, 운동이상증 및 약물 관련 부작용을 평가하는 Part IV의 경우 총 23점 중 2점이었다. Schwab & England ADL 점수를 반영하는 Part V의 경우 총 100점 중 90점으로, 환자가 모든 일상생활을 혼자 할 수 있으나 동작이 느려 남들보다 시간이 두 배 정도 걸리며, 약간의 어려움이나 장애를 느끼는 정도에 해당하였다. 검사 시 환자는 명백하게 서동(bradykinesia), 안정 시 진전(resting tremor), 경직(rigidity) 등의 증상을 가지고 있었으며, 두부 외상이나 뇌졸중, 소뇌 이상과 관련되는 징후 및 과거력은 없었다. 내원 시 간이정신상태검사(Mini-Mental State Examination-Dementia Screening, MMSE-DS) 점수는 총 30점 중 28점으로 인지기능은 양호한 상태로 나타났다. 서동, 안정 시 진전, 경직 등의 징후는 모두 좌측에 비하면 우측에서 정도가 심한 것으로 나타나 이를 종합해보면 환자의 병력은 영국 파킨슨병 학회 뇌 은행 진단 기준(The United Kingdom Parkinson’s Disease Society Brain Bank Diagnostic Criteria)에서 제시하는 파킨슨병의 진단기준에 부합하였다12.
2) 낙상효능감 척도(FES)
같은 날 시행한 낙상효능감 척도(Fall Efficacy Scale, FES) 평가에서 환자는 목욕이나 샤워, 세수하기, 가벼운 집안일 하기, 집 주변 산책하기, 잠자리에 들고 일어나기, 의자에 앉고 서기 등의 활동을 넘어지지 않고 할 자신이 없다고 응답하였다. 낙상효능감 척도는 총 100점으로 각 항목당 1점에서 10점으로 응답 가능한 10개 항목으로 구성되어 있으며, 점수가 높을수록 낙상효능감이 낮음을 나타낸다13. 치료 전 환자의 FES 점수는 98점으로 매우 낮은 편에 해당하였다.
3) 파킨슨병 삶의 질 축약형 도구(PDQ-39)
점수가 높을수록 파킨슨병 환자의 삶의 질 저하가 심함을 의미하는 파킨슨병 삶의 질 축약형 도구(Parkinson’s Disease Questionnaire, PDQ-39)를 통해 환자의 처치 전 삶의 질을 평가하였을 때 총 156점 중 45점으로 나타났으며, 환자는 특히 외출하거나, 좋아하는 레저 활동을 하거나 공공장소를 돌아다닐 때 어려움이 있다고 하였다. 환자 진술에 의하면 파킨슨병 특이적 보행 동결(freezing of gait)이 나타나 특히 처음 걷기 시작할 때 힘들다고 하였다15.
4) 버그 균형 검사(BBS)
총 14개 항목으로 구성되었으며, 점수가 높을수록 균형을 잘 유지할 수 있는 상태임을 의미하는 버그 균형 검사(Berg Balance Scale, BBS)의 경우 환자에게 같은 날 시행 시 총 56점 중 47점으로 나타났으며, 이는 환자가 일상생활 속에서 독립적으로 균형을 유지할 수 있는 상태(41~56점 구간)에 해당함을 의미한다. 하지만 BBS에서 가장 어려운 항목에 해당하는 한 다리로 서 있기 항목의 경우 약 3초가량 지탱 가능하여 4점 중 2점, 한 발을 다른 발 앞에 놓고 지지 없이 서 있기 항목의 경우 4점 중 0점으로 상대적으로 난이도가 높은 것으로 알려진 항목16에서 균형 능력의 저하를 확인할 수 있었다. 또한, 선 자세에서 팔 펴고 뻗기, 선 자세에서 양쪽 어깨를 넘어 뒤돌아보기와 같은 항목에서도 균형 능력의 저하가 다소 관찰되었다.
5) 비운동증상 평가척도(NMSS)
마지막으로, 비운동증상 평가척도(Non-Motor Symptoms Scale, NMSS)를 활용하여 치료 전 환자가 가지고 있는 파킨슨병 관련 비운동증상의 중증도와 빈도를 평가하였다. 비운동증상 평가척도는 파킨슨병 환자가 최근 한 달간 경험하였던 9개 영역, 총 30개 항목의 비운동증상에 관해 중증도와 빈도에 각각 0~3점, 그리고 1~4점의 점수로 응답하도록 하여 계산을 하며, 점수가 높을수록 비운동증상의 정도가 심함을 의미한다17. 처치 직전 환자의 NMSS 점수는 총 360점 중 27점이었으며, 세부적으로는 심혈관계 관련 증상 영역에서 0점, 수면 및 피로 관련 증상 영역에서 7점, 기분 및 인지 관련 증상 영역에서 5점, 지각 문제 및 환각 관련 증상 영역에서 0점, 주목 및 기억 관련 증상 영역에서 1점, 위장관 관련 증상 영역에서 2점, 소변 관련 증상 영역에서 1점, 성적 기능 관련 증상 영역에서 6점, 기타 증상 영역에서 5점으로 나타났다.
2. 치료 및 평가
환자는 총 71일간 주 1~2회 총 18회 치료를 수행하였다. 환자는 한방병원에 내원하여 외래에서 20분간 침 치료를 받은 뒤 이어서 20분간 운동 치료를 받았다. 환자가 기존에 복용하던 항파킨슨 약물은 계속 유지하도록 하였다. 치료 경과를 확인하기 위한 평가도구로는 UPDRS, FES, PDQ-39, BBS, NMSS를 사용하였다. 또한, 치료 전후 보행 시 환자의 전두엽 및 운동영역 피질 부위의 혈류역학적 변화를 측정하기 위하여 기능적 근적외선 분광법(functional Near-Infrared Spectroscopy, fNIRS)을 활용한 검사를 시행하였다. 평가 및 검사는 모두 치료 전, 그리고 치료 시작 71일 후 총 2번 진행하였으며, 환자 진술은 환자의 표현 그대로를 기록하고자 하였다.
1) 침 치료
환자의 파킨슨병 증상 개선을 목적으로 0.16×30 mm stainless steel(동방침구제작소, 일회용 호침, 한국)을 사용하여 백회(GV20), 사신총(EX-HN1), 합곡 (LI4), 후계(SI3), 내관(PC6), 양릉천(GB34), 음곡 (KI10), 족삼리(ST36), 태충(LR3) 등을 취혈하여 1회당 20분 유침하였다.
2) 운동 치료
총 18회의 운동 치료 중 홀수 회차에는 환자의 경근 시스템을 자극 운동을 수행하였으며, 짝수 회차에는 보행 훈련을 수행하였다. 홀수 회차에 수행한 경근 시스템 자극 운동의 경우, 먼저 발목관절, 무릎관절, 고관절, 허리관절, 몸통, 어깨관절, 팔꿈치관절, 손목관절, 그리고 경추부위를 가볍게 풀어주고 이완시키는 준비운동을 시행한 뒤 이어서 수삼음경, 수삼양경, 족삼음경, 족삼양경을 자극하는 운동을 수행하였다. 수삼음경 자극운동으로는 다리는 기마자세를 유지한 상태에서 손을 내회전과 외회전 번갈아 앞으로 뻗기 동작, 손을 내회전과 외회전 번갈아 위로 뻗기 동작을 각각 천천히(30 beats per minute, bpm), 그리고 빠르게(120 bpm) 10회씩 수행하였다. 수삼양경 자극운동으로는 다리는 기마자세를 유지한 상태에서 좌우 번갈아 대각선으로 주먹 내지르기 동작을 각각 천천히(30 bpm), 그리고 빠르게(120 bpm) 10회씩 수행하였다. 족삼음경 자극운동으로는 의자에 앉은 상태에서 좌우 다리를 각각 외측과 내측으로 번갈아 들어올리기 동작을 각각 천천히(30 bpm), 그리고 빠르게(120 bpm) 10회씩 수행하였다. 이때 들어올리는 다리의 무릎을 편 자세로 유지하였다. 족삼양경 자극운동으로는 좌우 다리를 각각 교차하여 앞으로 차기 동작과 제기차기 동작을 각각 천천히(30 bpm), 그리고 빠르게(120 bpm) 10회씩 수행하였다. 30 bpm, 120 bpm의 박자는 모두 드럼 비트를 재생하여 환자와 치료자가 모두 정확하게 수행할 수 있도록 하였다. 짝수 회차에 수행한 보행 훈련의 경우 앞으로 걷기, 뒤로 걷기, 우측으로 걷기, 좌측으로 걷기를 수행하였으며, 넓은 보폭, 좁은 보폭으로 천천히, 그리고 빠르게 각각 50 m씩 걷는 훈련을 반복하였다. 모든 운동 치료는 실내에서 수행하였다.
3. 치료 경과 및 결과
1) 파킨슨병 평가척도(UPDRS)
71일간의 치료 후 평가한 UPDRS 점수는 총점 27점으로 치료 전 43점에서부터 16점 감소하였다. 세부적으로는 정신상태, 행동 및 정서를 평가하는 Part I의 경우 총 16점 중 0점으로 치료 전 2점에서부터 2점 감소하였다. 구체적으로는, 치료 전 환자가 특정 활동에 대하여 자발성이나 흥미가 없는 상태라고 답하였으나, 치료 후에는 해당 항목에 대하여 정상 상태라고 응답하였다. 일상생활 수행능력(ADL)을 평가하는 Part II의 경우 총 52점 중 7점으로 치료 전 9점에서부터 2점 감소하였다. 구체적으로는, 치료 전 환자가 수저질이 약간 어색하고 불편하다고 응답하였으며, 상당히 심하게 떨려서 불편하며, 밤에 쥐가 잘 나며 때때로 저리거나 통증이 있다고 응답하였으나 치료 후 수저질이 전보다 수월해졌으며, 떨림이 호전되었으며, 쥐가 나는 증상도 호전이 되었다고 응답하였다. 하지만 치료가 종료된 시점에 즈음하여 가끔 사레가 들리기도 한다고 응답하였다. 운동증상을 평가하는 Part III의 경우 총 108점 중 19점으로 치료 전의 30점에서부터 11점 감소하였다. 특히 우측 상하지 및 좌측 하지에 나타났던 안정 시 진전이 크게 개선되었으며, 우측 상지의 자세성 진전 또한 다소 호전되었다. 환자의 경직 정도는 치료 전과 유사했으나, 좌측 하지에서 약간의 호전이 나타났으며, 우측 하지의 민첩성 또한 개선되었다. 운동이상증 및 약물 관련 부작용을 평가하는 Part IV의 경우 총 23점 중 1점으로 치료 전의 2점에서부터 1점 감소하였다. 구체적으로는 치료 전에는 항파킨슨약을 복용한 뒤 기분이 좋지 않을 때 손가락 떨림이 많이 나타났으나, 치료 후에는 해당 증상이 나타나지 않는다고 하였다. Schwab & England ADL 점수를 반영하는 Part V의 경우 총 100점 중 90점으로 치료 전과 동일하였다.
2) 낙상효능감 척도(FES)
치료 종결 시점에서 평가 시 FES 점수는 총 100점 중 19점으로, 치료 전의 98점에서 크게 호전되었다. 환자가 여전히 낙상의 위험을 인지하며 불편함을 느끼고 있는 영역은 집 주변을 산책하기, 목욕이나 샤워하기, 옷을 입고 벗기 등이었다. 하지만 치료 후 앉고 일어나기, 가벼운 집안일을 하거나 몸단장을 하기 등에서 느끼는 불편함은 많이 소실되었다.
3) 파킨슨병 삶의 질 축약형 도구(PDQ-39)
PDQ-39를 통해 환자의 치료 후 삶의 질을 평가하였을 때, 총 156점 중 31점으로, 치료 전 45점에서 14점 감소하여 치료 후 환자 삶의 질의 호전을 확인할 수 있었다. 환자가 여전히 공공장소를 돌아다니는 데 어려움을 경험하기는 하지만 그 정도가 완화되었으며, 집안일을 하거나 좋아하는 활동을 할 때의 어려움 또한 완화되었다고 응답하였다.
4) 버그 균형 검사(BBS)
치료 후 BBS를 통해 환자의 균형유지 능력을 평가하였을 때 총 56점 중 54점으로 치료 전의 47점에서부터 6점 향상되었다. 특히 환자가 가장 어려워하였던 항목이었던 한 발 앞에 다른 발을 일자로 두고 서 있기 항목의 경우 치료 전 0점에서 치료 후 3점으로 크게 호전되었으며, 한 다리로 서 있기 항목도 치료 전 약 3초가량 지탱 가능하였던 것이 치료 후 5~10초 정도 지탱할 수 있게 되었다. 선 자세에서 왼쪽과 오른쪽으로 되돌아보기, 선 자세에서 팔 펴고 뻗기 등의 동작에서도 호전이 나타났다.
5) 비운동증상 평가척도(NMSS)
NMSS를 통해 치료 후 환자의 비운동증상의 중증도와 빈도의 변화를 평가하였다. 치료 후 환자의 NMSS 점수는 총 360점 중 22점으로 치료 전 27점에서부터 5점 호전되었다(Fig. 1). 각각의 항목에서는 큰 변화가 나타나지 않았으나 전반적으로는 약간의 개선이 있었으며, 특이사항으로는 치료 종결 시점에 즈음하여 사레들림과 삼킴장애가 드물게 나타나 위장관 관련 증상이 새롭게 나타났다.
6) 근적외선 분광법(fNIRS)
환자의 보행 시 대뇌피질 혈류역학을 관찰하기 위하여 기능적 근적외선 분광법(fNIRS, NIRScout 1624, NIRx Medical Technology, Berlin, Germany) 측정을 시행하였다. 15개의 광원(source)과 15개의 감지기(detector)를 국제 10-20 전극 시스템을 기반으로 배치하여, 전두엽 및 운동영역 피질을 포함하는 47개의 채널을 생성하였다. 환자는 러닝머신에서 총 150초 동안 30초 서 있기, 30초 걷기, 30초 서 있기, 30초 걷기, 30초 서 있기 동작을 반복하였으며 이를 총 3회 수행하였다. 결과 자료는 Nirslab 프로그램(v2017.06, NIRx Medical Technologies, LLC, Los Angeles, USA) 및 오픈 소스 Homer3(v1.33) 패키지(http://github.com/BUNPC/Homer3)를 사용하여 분석하였다. 분석 결과 환자는 치료 후 러닝머신 보행 시 전전두엽 피질(prefrontal cortex), 보조운동영역(supplementary motor area), 그리고 일차 운동 피질(primary motor cortex) 혈류 증가가 더욱 안정적으로 나타나는 것을 확인할 수 있어, 71일간의 침 및 운동 치료를 통해 환자의 전두엽에 전반적인 혈류역학적 개선이 나타났음을 확인할 수 있었다(Fig. 2, 3).
Fig. 2
fNIRS was used to measure the patient’s brain cortical hemodynamics before (left) and after (right) treatment during treadmill walking tasks.
On the treadmill, the patient repeated 30-second standing, 30-second walking, 30-second standing, 30-second walking, and 30-second standing for a total of 150 seconds, which was performed three times. The results were then averaged. M1 : primary motor cortex, SMA : supplementary motor area, PFC : prefrontal cortex
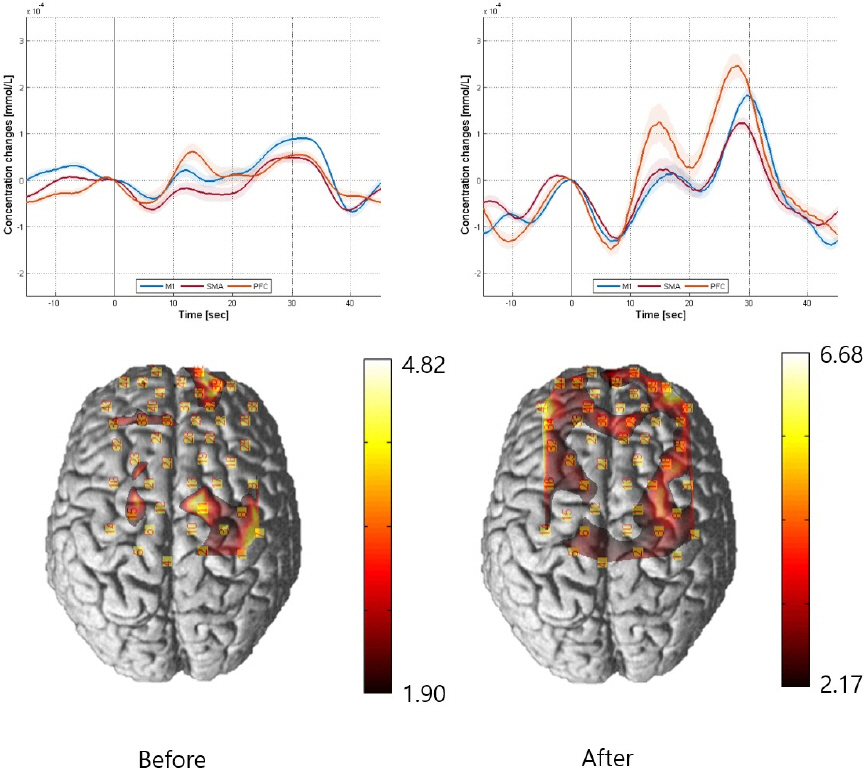
Fig. 3
fNIRS was used to measure the patient’s brain cortical hemodynamics before and after treatment during treadmill walking tasks.
On the treadmill, the patient repeated 30-second standing, 30-second walking, 30-second standing, 30-second walking, and 30-second standing for a total of 150 seconds, which was performed three times. The results for the second of the three trials performed by the patient are shown in this figure.
M1 : primary motor cortex, SMA : supplementary motor area, PFC : prefrontal cortex

III. 환자의 관점
71일간의 치료 후 환자는 치료 전과 비교하면 무릎과 허리 통증이 70~80% 감소하였다고 하였다. 무지외반증 수술 관련 통증은 여전히 남아있으나, 걷는 것도 호전이 되어 균형 문제 이외에는 다른 불편사항이 없는 상태라고 하였다. 여전히 병을 숨겨야 한다고 느끼지만, 침 및 운동 치료를 통해 전반적인 몸 상태가 개선되면서 외출 시 느끼는 불편감이 호전되었으며, 좋아하는 활동을 하기 위한 의욕도 전보다 높아졌다고 하였다. 현재 파킨슨병 환자가 제대로 운동 훈련을 받을 수 있는 체육 공간이 마땅하지 않으며, 과거 몇 차례 체육 시설에 방문하여 운동 훈련을 받고자 하였으나 파킨슨병 환자를 대상으로 운동 프로그램을 운영하는 시설을 찾을 수가 없어 운동을 꾸준히 하지 못하다가 본원에서 처음으로 운동 치료를 받게 되었으며, 팔, 다리의 떨림과 일상생활 수행능력이 개선되고 전반적인 컨디션 또한 향상되어 결과에 만족한다고 하였다.
IV. 고찰 및 결론
본 환자는 6년 전 파킨슨병 발병 이후 항파킨슨제를 복용하며 증상 관리를 하던 중 적극적 한의 치료를 원하여 본원에 내원하였다. 발병 초기 우측에 증상이 먼저 나타났다가 파킨슨병이 진행되면서 좌측 상하지 및 체간에도 운동증상이 나타나기 시작하는 혼-야 2.5단계에 해당하는 환자였다. 본원에 내원하기 전 환자는 운동 치료를 원하여 사설 운동기관에서 훈련을 받고자 하였으나 마땅한 곳을 찾기 어려웠다고 하여 본원 외래에서 71일간 침 치료 후 경근 활성 운동 및 걷기 훈련을 교대로 시행하였다. 71일간의 치료 결과 가장 중요한 파킨슨병 관련 평가 척도인 UPDRS 총점이 43점에서 27점으로 총 16점 개선되었으며, 그중에서도 특히 UPDRS Part III 점수에서 11점 개선이 나타났다. UPDRS Part III의 경우 임상적으로 최소한의 유의미한 차이(minimal clinically important difference, MCID)가 약 2.3~2.7점, 보통의 유의미한 차이(moderate CID)가 약 4.5~6.7점이며, 크게 유의미한 차이(large CID)는 약 10.7~10.8점으로 보고되어 있다. UPDRS 총점의 경우 임상적으로 최소한의 유의미한 차이가 약 4.1~4.5점, 보통 정도의 유의미한 차이가 약 8.5~10.3점, 그리고 크게 유의미한 차이가 약 16.4~17.8점으로 보고되어 있다18. 본 증례에서 71일간의 침 및 운동 치료 후 나타난 환자의 UPDRS Part III 및 총점의 개선은 모두 임상적으로 크게 유의미한 차이로 보고된 값에 가깝다. 또한, 치료 후 환자의 낙상 관련 효능감이 크게 개선되었으며, 삶의 질 및 균형유지 능력 또한 개선되었다. 치료 전 환자의 혈압은 수축기 167, 이완기 87로 2기 고혈압에 해당하였으나, 치료 후 수축기 145, 이완기 77로 1기 고혈압에 해당하였다. 신체 활동은 혈관 기능을 향상시키고 혈압을 낮추는 효과가 있는 것으로 잘 알려져 있으며19, 본 증례에서도 이를 확인할 수 있었다.
근적외선 분광법을 통해 운동 시 환자 전두엽의 혈류역학적 변화를 관찰한 결과, 치료 전에 비하여 치료 후에 러닝머신 보행 시 전전두엽 피질(prefrontal cortex), 보조운동영역(supplementary motor area), 그리고 일차 운동 피질(primary motor cortex) 혈류 증가가 더욱 안정적으로 나타나는 것을 확인할 수 있었다(Fig. 2). 24명의 파킨슨병 환자를 대상으로 침 치료 후 근적외선 분광법을 통해 혈류역학적 변화를 관찰한 연구 결과 대조군과 비교하였을 때 침 치료군에서 보행 시 전두엽의 산화 헤모글로빈(Oxyhemoglobin) 농도가 증가하는 혈류역학적 개선과 연결성(connectivity)의 향상을 확인할 수 있었다20. 본 증례에서도 유사한 양상의 혈류역학적 변화가 관찰되었으며, 이는 환자의 UPDRS 점수의 큰 개선과 더불어 나타났다. 이를 기반으로 전두엽의 혈류역학적 개선이 환자의 파킨슨병 증상 호전에 기인하였음을 유추해 볼 수 있을 것이다. 또한, 보다 구체적으로 총 3회의 시도에 대한 평균값을 계산하기 전 각각의 혈류역학 데이터를 살펴보면 치료 전에는 환자가 걷고 있는 동안, 그리고 멈추어 서 있는 동안 모두 전전두엽 피질, 보조운동영역, 그리고 일차 운동 피질의 산화 헤모글로빈 농도가 불규칙하게 상승, 하강을 반복하는 패턴을 나타내는 반면, 치료 후에는 환자가 걷는 동안에는 전전두엽 피질, 보조운동영역, 그리고 일차 운동 피질에서 산화 헤모글로빈 농도가 뚜렷하게 상승하였다가 멈추어 서 있는 동안에는 산화 헤모글로빈 농도가 뚜렷하게 감소하는 패턴을 확인할 수 있었다(Fig. 3). 근적외선 분광법을 바탕으로 71일간의 침 및 운동 치료 결과 환자 전두엽의 혈류역학적 개선 효과를 확인할 수 있었으며, 특히 환자가 보행을 하는 동안 전두엽에 혈류 공급이 원활해짐을 확인할 수 있었다. 치료 결과는 매우 고무적이며, 파킨슨병 환자에 대하여 침 치료 및 운동 치료 시너지 효과에 관한 근거 수준을 높이기 위하여 추가적인 후속 연구가 필요할 것으로 사료된다.











