고중성지방혈증을 동반한 지방간 환자 치험 1례
Case Report of a Patient Diagnosed with Fatty Liver Accompanied by Hypertriglyceridemia
Article information
Abstract
Objectives
This study aimed to identify whether herbal medicine improves the clinical symptoms and abnormal blood tests of a patient with fatty liver accompanied by hypertriglyceridemia.
Methods
A 44-year-old man with fatty liver and hypertriglyceridemia was prescribed Saenggangunbi-tang from July 20, 2020, to November 11, 2020, to reduce fatigue and to improve laboratory findings, such as liver enzymes and the lipid profile. We observed changes in symptoms, serum levels of liver enzymes, and the lipid profile during about 4-month treatment. We also recorded changes in the bioelectrical impedance analyzer findings during that time.
Results
In this case study, an approximately 4-month treatment with Saenggangunbi-tang led to considerable improvement in laboratory findings and visceral fat area. In particular, the patient experienced a noticeable decrease in triglyceride levels compared with the baseline parameters of the first visit. In addition, no side effects—including weight gain and liver enzyme increases—were observed during treatment.
Conclusion
This study suggests that appropriately prescribed herbal medicine is a therapeutic option to manage fatty liver combined with hypertriglyceridemia.
Ⅰ. 서 론
지방간은 만성적인 음주, 과도한 열량 섭취 및 지질대사의 장애에 의하여 간 조직에 지질이 과도하게 축적되는 질환으로, 알코올의 대사 과정에서 발생하는 산화-환원반응은 지방산의 산화를 억제하고 지방 형성을 촉진시키며1, 과잉 영양 공급과 비만, 인슐린 저항성은 혈중 유리지방산의 농도를 높여 지방간을 유발하는 것으로 알려져 있다2.
간 세포 내에 축적되는 주요 지방의 형태는 중성지방으로, 일반적으로 간 전체 중량의 5% 이상 중성지방이 쌓이게 되면 지방간으로 진단한다3. 간의 지방증과 혈중 중성지방 사이에 항상 양적 상관관계가 관찰되는 것은 아니지만4, 혈중 중성지방이 당화혈색소 수치보다 지방간의 발생을 더 잘 예측하는 독립적인 인자이기도 하고5, 지방간 환자에게서 혈중 중성지방 수치의 상승이 흔하게 동반되기 때문에6 적극적인 관찰과 관리가 필요한 주요한 지표라 볼 수 있다.
고중성지방혈증은 혈액 내 중성지방이 150 mg/dL 이상으로 증가하는 이상지질혈증의 한 종류이다. 중성지방의 상승은 지방간 환자의 대표적인 합병증인 심혈관질환의 위험도를 높여7,8 의학적 관리가 필요하며, 심각한 고중성지방혈증(중성지방≥1000 mg/dL)의 경우에는 급성 췌장염의 발생위험을 높여 사망 원인이 될 수 있다9. 2015년 국민 건강 영양 조사자료(Korean Nutrition and Health Examination Survey)에 따르면, 30세 이상 한국인의 고중성지방혈증 유병률은 16.8%이며, 50세 미만 남성의 27.5%에서 발생하여 여성에 비해 3배 이상 호발하는 경향을 나타내므로 특히 한국의 30세에서 49세 사이 남성 지방간 환자의 경우, 고중성지방혈증에 대한 더욱 적극적인 관리가 요구된다10. 하지만 대표적인 고지혈증 치료제인 스타틴 계열의 simvastatin이 지방간 개선에 효과적이지 않다는 연구결과5가 있기 때문에 고중성지방혈증을 포함한 지질대사이상이 있는 지방간 환자에게 지질 수치와 함께 간기능개선까지 기대할 수 있는 표준 치료 약물의 활용이 아직은 제한적이다.
이에 본 증례는 고중성지방혈증을 동반한 지방간 환자에게 한약 처방을 투여하여 혈액검사상 간기능 개선 및 중성지방 수치의 유의한 개선을 보여 보고하는 바이다.
Ⅱ. 증 례
본 증례는 후향적 증례보고로서 경희대학교 한방병원 임상연구심의위원회(Institutional Review Board, IRB)의 승인을 받았다(IRB File No. 2021 -04-001).
1. 환 자 : 박○○(남자/44세)
2. 내원기간 : 2020년 07월 15일~2020년 11월 11일
3. 주소증 : 疲勞
4. 현병력
176 cm, 71 kg, 남성 환자로, 평소 매일 소주 1~2병을 음주하던 중 2020년 5월 서울소재 ⃝⃝대학병원에서 검진 시행한 결과, 비만전단계(과체중, BMI 23.3 kg/m2), 상복부 초음파 결과상 지방간(mild to moderate), 혈액 검사상 감마글루타밀전이효소(Gamma-glutamyltransferase, GGT)의 상승(135 U/L) 및 저밀도 지단백 콜레스테롤(LDL-Cholesterol)의 상승(159 mg/dL)이 확인되었으며 2020년 5월부터 금주하였으나 피로 증상이 지속되어 2020년 7월 15일 ⃝⃝대학교 한방병원 간장⋅조혈내과 외래에 방문하였다.
5. 복약력 : 복용 중인 약물 없음.
6. 내원시 주요 검사 결과
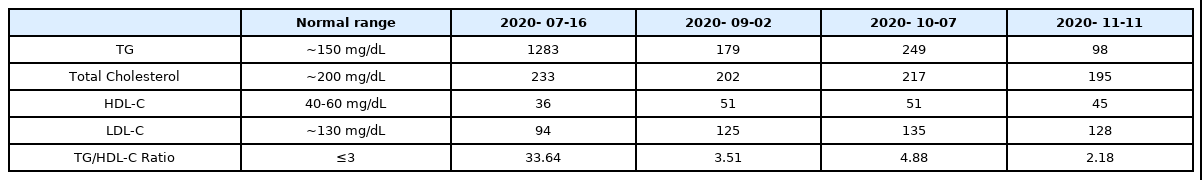
1) 혈액 검사 : 내원 후 익일 공복상태로 시행한 검사 결과(2020년 7월 16일) : AST 37 U/L, ALT 33 U/L, ALP 94 U/L, GGT 101 U/L, Total Cholesterol 233 mg/dL, Triglyceride 1283 mg/dL, LDL-Cholesterol 94 mg/dL, HDL-Cholesterol 36 mg/dL, HbA1c 5.6%
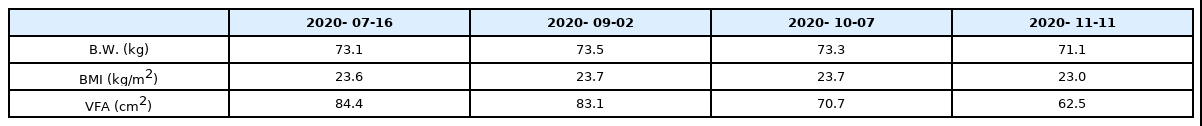
2) 체성분검사 : 내원 당일 검사 결과(2020년 7월 15일): BMI 23.6 kg/m2, 체지방률 21.1 %, 내장지방 단면적 94.4 cm2
Ⅲ. 연구방법 및 결과
1. 한약치료
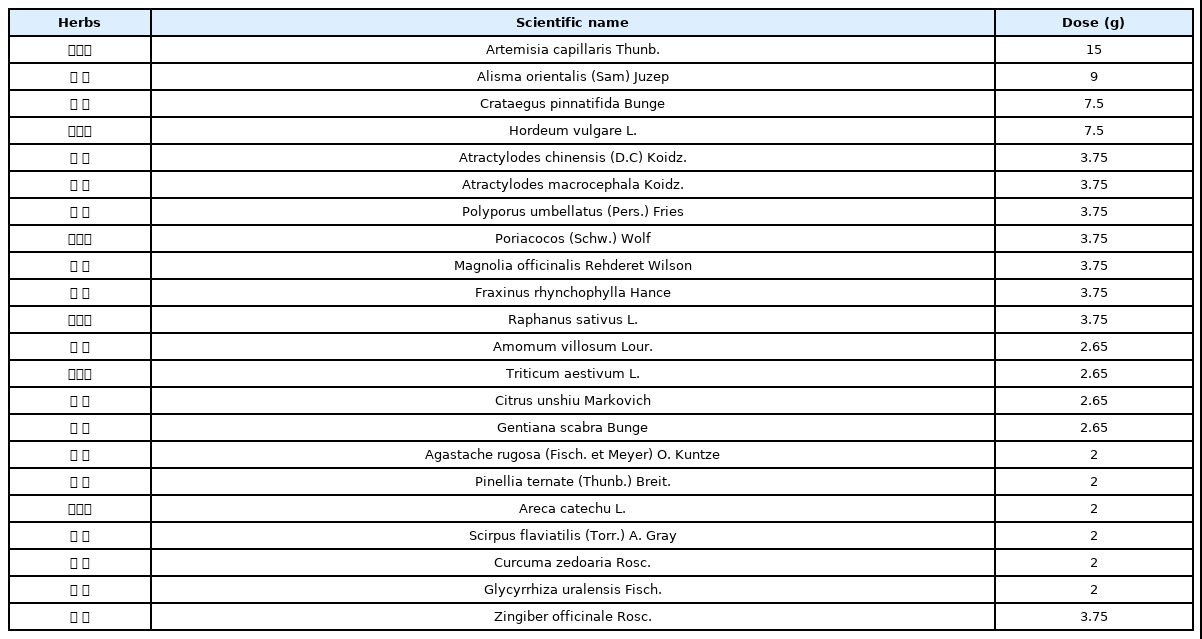
본 증례의 환자는 2020년 7월 20일부터 2020년 11월 11일까지 본원에서 조제한 생간건비탕(生肝健脾湯) 엑스산제(Table 1) 6 g을 하루 3회 매 식후 30분에 복용하였으며, 2020년 11월 11일 내원시 피로 감소 및 간기능 검사 결과의 호전이 확인되어 2020년 11월 11일부터 2021년 1월 11일까지 한약의 복용 횟수를 하루 2회 아침, 저녁 식후 30분으로 줄여서 복용하였다.
2. 치료 경과 및 검사 결과
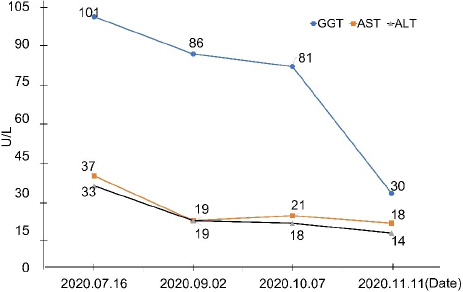
1) 혈액 검사 결과 변화 : 외래 내원시 시행한 4차례의 간기능 검사(Table 2, Fig. 1) 및 지질 검사(Table 3, Fig. 2) 상 변화는 다음과 같다.
2) 체성분검사 결과 변화(Table 4)
외래 내원시 생체 임피던스를 이용한 체성분분석기 Inbody 720(Biospace, Seoul, Korea)을 이용하여 체중, 체질량성분(Body Mass Index, BMI) 및 내장지방 단면적(Visceral Fat Area, VFA)을 측정하였다. 체중은 4개월간 2 kg 감소하여 BMI는 23 kg/m2로 감소하였다. VFA는 치료기간동안 지속적으로 기준치인 100 cm2 보다 낮게 유지되었으며, 4개월간 26% 감소하였다.
Ⅳ. 고 찰
지방간은 과도한 음주나 영양 섭취 등으로 인하여 주로 중성지방의 유입과 유출의 불균형으로 발생한다3. 최근 지방간과 대사증후군과의 연관성이 더욱 부각되면서 유의한 알코올 섭취를 기준으로 지방간을 분류하기보다 대사질환 동반 유무에 따른 “대사관련 지방간질환(Metabolic Associated Fatty Liver Disease, MAFLD)”라는 명칭을 도입하자는 전문가들의 합의가 2020년에 도출되었고11, 복합적인 병리기전을 가지는 MAFLD의 치료 및 관리에 대한 관심이 증가하고 있다. 특히 MAFLD의 진단 기준 중 고중성지방혈증과 고밀도 지단백 콜레스테롤(HDL-콜레스테롤)의 저하가 주요 대사위험요소로 포함되어 두 지질 항목이 지방간 발생과 진행에 미치는 영향이 강조되고 있다.
고중성지방혈증은 공복 시 혈중 중성지방 수치가 150 mg/dL 이상 관찰되는 것으로 정의한다. 성인치료패널의 가이드라인(The Adult Treatment Panel guidelines, ATP III)에 따르면, 혈중 중성지방 수치가 150-199 mg/dL인 경우를 ‘경계’, 200-499 mg/dL인 경우를 ‘높음’, 500 mg/dL 이상인 경우를 ‘매우 높음’으로 분류한다. 혈중 중성지방 농도가 500 mg/dL 이상일 때, 중성지방의 증가를 야기하는 체중 증가, 과도한 음주, 탄수화물 섭취, 만성 콩팥병, 당뇨병, 갑상선기능저하증, 임신, 에스트로겐, 특정 약물의 복용 여부를 확인하여야 하며, 지질대사의 이상을 일으킬 수 있는 유전적 결함의 유무 또한 확인이 필요하다12.
또한 중성지방은 혈당과 당화혈색소 수치보다 지방간 발생을 더 잘 예견하는 독립적인 마커로 알려져 있으며5, 비만이 아닌 지방간 환자에서도 고중성지방혈증은 혈압이나 당뇨보다 지방간의 진행을 예측하는데 더 뛰어나다는 결과가 있기 때문에13 지방간 환자에게서 중성지방 수치의 상승은 흔하게 관찰되면서도 잘 관리해야 하는 주요한 지표임을 알 수 있다.
한편, 중성지방이 상승하면서 HDL-콜레스테롤 수치가 감소(남성 40 mg/dL 미만, 여성 50 mg/dL 미만)되어 있는 경우 지방간의 발병 비율이 2배 이상 높아지고14, HDL-콜레스테롤에 대한 중성지방의 비율(TG/HDL-C)이 심혈관질환 발생률 및 인슐린저항성과 매우 밀접한 관련이 있다고 밝혀져15 TG/HDL-C의 유의한 감소시 지방간뿐만 아니라 동반되는 대사증후군에 대한 관리도 기대할 수 있다.
지방간 치료를 위해 인슐린저항성 개선 약물, 항산화제, 간기능보호제, 이상지질혈증 약물 등 다양하게 연구되고 있으나 단순 지방간으로부터 만성간질환으로의 진행을 예견하는 간섬유화 지표 호전이 미미하고 부작용이 나타나기도 하며 동반질환이 있는 경우 임상적 효과가 불분명한 경우가 많아 약물적 치료는 어려운 상황이다16. 지방간에 대한 최적의 표준치료제가 정립되어 있지 않고 위험인자인 대사증후군 위주의 약물에 집중할 수밖에 없는 한계가 있다 보니17 생활습관교정 외에 한약치료에 대한 관심과 활용이 점점 증가하고 있는 추세이다. 한의학 문헌에서 지방간은 ‘습담(濕痰)’의 범주에 속하며, 간(肝)의 소설기능장애(疏泄機能障礙)와 비(脾)의 운화실조(運化失調) 등으로 인하여 인체의 기화 및 배설기능이 저하되고 담음(痰飮)이 축적되어 발생하는 것으로 변증을 통한 다양한 치법(治法)이 활용되고 있다18.
본 증례의 환자는 매일 소주 1~2병 가량을 음주하는 자로, 2020년 5월 검진시 복부초음파상 지방간 소견 및 혈액검사에서 GGT의 135 U/L로의 상승이 관찰된 적이 있다. 이후 두 달 동안 금주를 유지하였으나 피로 증상이 지속되어 2020년 7월 15일에 본원 외래를 방문하였으며 16일에 혈액검사를 시행하였다. 그 결과 GGT가 101 U/L로 정상 범위보다 높고 총콜레스테롤도 233 mg/dL로 상승되어 있었으며 특히 혈중 중성지방이 1283 mg/dL로 굉장히 높은 수준 수치로 관찰되었다. 이에 두 달간 금주에도 지속되는 피로 증상 및 간기능 개선을 목표로 2020년 7월 20일부터 2020년 11월 11일까지 생간건비탕 엑스산제를 약 4개월 동안 투여하며 경과 관찰을 하였다.
생간건비탕은 利尿, 健胃, 利膽하고 脾胃濕熱을 치료하는 효능이 있으며 간기능의 회복뿐 아니라 대사 과정의 활성화에도 기여한다고 알려지면서 실제 임상에서 지방간 환자에게 생간건비탕을 활용한 다양한 치험례가 보고되고 있다19-22. 특히 기저 간질환이 없는 비만 환자군 23명에게 4주간 1일 2회 생간건비탕을 투여 후 총콜레스테롤과 중성지방의 감소가 확인되어, 생간건비탕이 단순히 간기능 개선뿐 아니라 혈중 지질 감소에 복합적으로 기여할 수 있는 가능성을 확인할 수 있었다23.
본 증례에서는 고중성지방혈증이 동반되는 지방간 환자에게 약 4개월 동안 생간건비탕을 투여한 후 다음과 같은 변화를 관찰하였다.
첫째, 생간건비탕 복용 후, GGT 수치가 101 U/L에서 30 U/L로 상당히 하강하였으며 AST와 ALT도 정상범위내에서 변화하였으나 치료 전보다 50% 수준으로 감소되어 간기능 개선을 확인할 수 있었다(Fig. 1, Table 2). GGT는 간기능 장애 및 알코올성 간질환의 민감한 생체 표지자로24, 인슐린 저항성의 증가 및 대사증후군과도 관련된다25. 최근 후향적 코호트 연구에서 GGT 상승 소견이 있을 때 지방간 발생률이 증가하여 지방간의 독립적인 예측 인자로 활용될 수 있으며26, GGT는 83%의 민감도와 69%의 특이도로 지방간의 섬유화로의 진행을 예측할 수 있다고 알려져 있다27. AST와 ALT는 지방간 환자의 78%에서 정상범위로 관찰되어 지방간 진단을 위한 민감한 지표는 아니지만, ALT가 정상인 환자에서 지방간염 및 간경화의 조직학적 이상이 관찰되기도 하며28, AST와 ALT가 정상범위내에 있더라도 지방간의 진행이 가능하므로 정상상한치의 조정이 필요하다는 결과도 있다29. 이에 정상치 이내의 범위에 있더라도 AST, ALT의 유의한 감소는 지방간염 및 만성 간질환으로의 진행 억제와 간기능 회복을 암시할 수 있다.
둘째, 생간건비탕 복용 후, 지질 검사 상 중성지방 및 총 콜레스테롤, HDL-콜레스테롤 수치가 개선되었다. 특히 1283 mg/dL까지 고도로 상승하였던 혈중 중성지방수치가 30일 간의 한약 복용 후 경계수준인 179 mg/dL로 감소되었으며, 치료 종료시에는 정상수준인 98 mg/dL이 확인되었다(Fig. 2A, Table 3). 또한 TG/HDL-C이 3.0 이상인 경우 인슐린저항성이 유의하게 나타남을 시사하며 지방간과 지질대사이상 발생과 높은 연관성을 가지는 것으로 보고되었는데30, 약 4개월 동안의 한약 치료 이후 TG/HDL-C의 값이 35.64에서 2.18로 상당히 감소됨도 관찰되었다(Fig. 2D).
셋째, 체중감소 대비 내장지방 단면적의 유의한 감소를 확인할 수 있었다(Table 4). 본 증례의 환자는 간혹 과식을 하는 등 특별한 생활습관 개선 없이 생간건비탕 복용 후 체중이 약 2 kg(본인 체중의 2.7%) 정도 감량되었으며, BMI는 23.6 kg/m2에서 23.0 kg/m2으로 소폭 감소하였다. 다만 치료 종료시 내장지방 단면적(VFA)이 치료 초기에 비하여 26% 감소하였는데, 체중감량에 비하여 뚜렷한 내장지방 단면적의 감소가 확인되었다.
생간건비탕을 복용하는 동안 환자의 식습관과 운동 양상은 치료 전과 비교하였을 때 변화가 없었고, 간헐적 음주로 완전한 금주를 유지하지 못했으며 체중이 2.7% 정도 감량되기는 하였으나 지방간이나 지질대사장애에 영향을 미칠 정도의 유의한 체중감량이 아니었음에도 불구하고, 약 4개월 동안 생간건비탕 복용 후 간기능 개선뿐 아니라 정상 상한치의 8배가 넘는 고도의 혈중 중성지방 수치가 정상 범위내까지 회복한 것은 주목할 만하다.
다만 본 증례 보고는 지방간의 호전 여부를 초음파 검사를 통하여 재확인하지 못하였고 혈액학적 검사와 체성분검사 결과를 활용하여 경과 관찰을 진행한 점이 아쉽다. 결국 본 연구는 상대적으로 짧은 기간 동안 관찰된 단일 증례라는 한계가 있기 때문에 생간건비탕의 고중성지방혈증을 동반한 지방간에 대한 중재 효능을 확인하고 평가하기 위해서는 향후 다양한 후속연구가 진행되어야 할 것으로 사료된다.
Ⅴ. 결 론
본 증례는 고중성지방혈증을 동반한 지방간 환자에게 약 4개월 동안 生肝健脾湯을 투여하여 경과 관찰한 결과, 간헐적 음주 및 치료 전 생활습관을 유지하였음에도 불구하고 혈액검사상 간기능개선 및 혈중 중성지방수치의 상당한 감소를 확인할 수 있었다.