현성 및 불현성 갑상선 기능 저하증에 관한 국내 한의학 임상 연구 고찰
A Review of Domestic Clinical Studies about Clinical and Subclinical Hypothyroidism Treated with Korean Medical Interventions
Article information
Abstract
Objectives
The aim of this paper was to aid Korean clinical practices for determining clinical and subclinical hypothyroidism and to identify further relevant studies by summarizing the present domestic clinical studies.
Methods
The research consisted of a review of articles up to July, 2018 found by searching ‘Hypothyroidism’ and ‘Hashimoto’s thyroiditis’ as keywords in five domestic electronic databases.
Results
Only nine studies satisfied the selection criteria and were analyzed. These included six case reports, two controlled clinical trials, and one randomized controlled trial. Of these, Anjeonleejoong-tang was the most frequent herbal medicine used to treat hypothyroidism.
Conclusions
Systematic and large-scale research studies are needed to standardize the guidelines for traditional Korean treatment of hypothyroidism.
I. 서 론
갑상선 기능 저하증은 갑상선 호르몬의 결핍 및 말초조직의 갑상선 호르몬에 대한 반응성 저하로 나타나는 전신 대사저하를 특징으로 하는 임상 증후군이다. 갑상선 기능 저하증의 원인으로 자가면역 질환의 일종인 만성 갑상선염, 즉 하시모토병이 가장 큰 비율을 차지하고 있다. 관련 증상으로 피로, 한불내성, 발한감소로 인한 피부건조, 모발건조, 기억력 감퇴, 변비, 식욕감소, 체중 증가 등이 나타난다. 갑상선 기능 저하증의 혈액 검사 소견으로 T4, FreeT4, T3가 감소되며, 이에 대한 보상으로 일차성 갑상선 기능 저하증에서는 TSH(Thyroid stimulating hormone) 증가가 나타나나 이차성에서는 TSH 증가가 뚜렷하지 않다1.
서양의학에서는 모든 갑상선 기능 저하에 대하여 원인 불문하고 갑상선 호르몬 치환요법, 즉 체내에서 부족한 만큼 갑상선 호르몬을 외부에서 공급해주는 방법을 사용하고 있다. 현재 Levothyroxine을 이용한 갑상선 호르몬 보충요법이 응용되고 있으나, 갑상선 기능 저하증은 대부분의 환자에서 영구적이기 때문에 일생동안 호르몬 보충을 해야 것이 현 치료 실정이다. 치료 효능이 나타나는 시기가 빠르지 않은데, 호르몬 복용 후 2-3주 뒤 증상이 호전되기 시작하여 완전한 반응까지는 적어도 3개월이 필요하다. 또한 혈액검사 상 호르몬수치가 정상 범위 안에 유지되는데도 불구하고 지속적으로 피로감과 같은 증상을 호소하는 환자들도 있다2. 이 외에도 호르몬 과잉치료는 고령에서 심혈관계 위험성을 증가시키고, 특히 관상동맥질환을 동반한 환자는 관련 치료를 적절히 병행한다 하더라도, 심근경색, 협심증의 위험성 때문에 충분한 양의 치료용량의 Levothyroxine을 투여하기 힘든 경우가 있다1. 또한 폐경 후 여성에서는 골소실 증가를 일으켜 골다공증 유발한다2. 이러한 다각적 이유와 서양의학 치료법의 한계로 호르몬 치료의 보조 혹은 대안으로서 한의학적 치료가 필요하며 이에 대한 수요가 있을 것으로 판단된다.
한의학에서 갑상선 기능 저하증은 浮腫, 虛勞, 行遲, 語遲, 結陽證 등의 범주에 속한다고 보고 있으며, 그 원인에 대해 살펴보면 氣血不足, 脾腎陽虛, 命門火衰, 心腎陽虛 등으로 나누어 치료한다3.
갑상선 기능 저하증에 대한 국외 동양의학 연구는 중국에서 비교적 활발하게 이루어지고 있다4. 특히 Cheng(2016)은 하시모토 갑상선염의 중의학 치료에 관한 7편의 Randomized clinical trials(RCT)를 선정하여 체계적 문헌 고찰을 실시하였다5. 이 논문은 하시모토 갑상선염 환자에서 호르몬제 단독치료군과 한약 및 호르몬제 복합치료군의 치료 효과를 메타 분석하였으며, 補陽 한약을 병행 치료한 복합 치료군에서 호르몬 단독 치료군보다 갑상선 호르몬 수치, 갑상선 자가 항체 수치가 통계적으로 유의하게 향상되었다고 보고하였다.
한편 국내에 현재까지 보고된 갑상선 기능 저하증의 한의학 임상 치료에 관한 체계적 문헌 고찰은 없다. 국내 한의학 연구는 동물모델에 국한된 것이 비교적 많으며, 이를 총괄하여 Lee(2015)가 2000년 이후 갑상선 기능 저하증에 대한 한의학 실험연구에 대한 문헌 고찰을 실시했다6. 하지만 동물실험은 개체 차이로 인한 그 한계점이 있으므로 임상 실험은 동시에 이루어질 필요가 있다. 이에 본 논문은 불현성 및 현성 갑상선 기능 저하증의 유병율과 서양의학의 치료법의 다양한 한계점을 고려하였을 때 한방 치료에 대한 수요와 가치가 충분하다 판단하였으며, 국내 한의학 임상 연구에 대한 체계적 문헌 고찰이 현재까지 이루어지지 않은 점을 고려하여, 한의사들의 갑상선 기능 저하증 임상 치료 현장에서와 향후 연구 방면에서 도움이 되기 위하여 국내 증례 및 RCT 등 임상 문헌 체계적 고찰을 실시하였다.
II. 연구 방법
1. 검색사이트
검색 database로 전통의학정보포털(https://oasis.kiom.re.kr/), 네이버학술정보(https://academic.naver.com/), 대한한방내과학회저널(https://www.jikm.or.kr/), 학술연구정보서비스(www.riss.kr), 국가과학기술정보센터(www.ndsl.kr) 5개의 사이트에서 검색하였다.
2. 검 색
검색 database에서 지원하는 검색 년도에서 2018년 7월 18일까지를 기준으로 검색하였다.
3. 검색방법
검색어는 ‘갑상선 기능저하’, ‘갑상선 기능 저하증’, ‘Hypothyroidism’, ‘하시모토’, ‘Hashimoto’ 5가지로 설정하였다. OASIS에서 “논문”의 “상세검색”을 이용하여 상기 검색어를 “제목 or 초록 or 키워드”로 설정하고 검색하였고, “보고서”의 “기본검색”란에서 상기 검색어로 검색하였다. 네이버 학술정보에서 상기 검색어로 검색한 뒤 “연구분야”를 “한의학”으로 축소 설정하여 도출된 검색 결과를 이용하였다. 대한한방내과학회저널에서는 상기 키워드로 각각 검색하였다. RISS에서는 상세검색에서 상기 검색어로 “제목 or 주제어 or 초록”로 설정하고 자료유형에서 “국내학술지논문”, “학술지”를 선택한 뒤 검색하였고 “결과 내 재검색” 기능을 이용하여 “한방”, “한의학”, “한약”의 3가지 하위 검색어를 선택하여 검색하였다. NDSL에서 상세검색에서 검색범위를 “국내논문”, “학위논문”으로 축소하고 상기 검색어를 “논문명 or 주제어 or 초록”로 설정하여 검색하였고, “결과 내 재검색” 기능을 이용하여 “한방”, “한의학”, “한약”의 3가지 하위 검색어를 선택하여 검색하였다.
4. 연구 선정 기준과 제외 기준
1) 선정기준
(1) 갑상성 기능저하증 주제
(2) 임상 문헌
(3) 한의학 중재(침, 한약, 뜸 등)가 있음.
(4) 한의학 관련 국내 학술지에 출판된 논문
2) 제외기준
(1) In vivo, vitro의 실험논문
(2) 한의학 중재가 포함되지 않음.
(3) 중복 논문
(4) 치험례가 동일한 논문
5. 분석방법
각 문헌에서 연구형태, 증례수, 환자의 임상특성, 변증, 한약, 침, 뜸 및 기타치료, 갑상선 기능 수치 등 혈액 검사와 임상 증상 호전도, 한방치료의 안전성 보고 등에 대해 추출하였다.
III. 결 과
2. 문헌 특성
1) 문헌 디자인
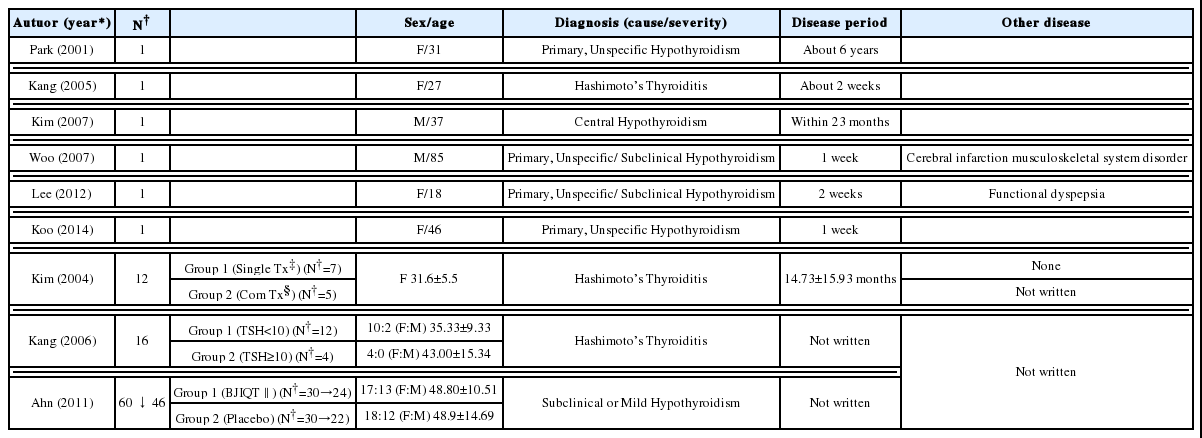
선정된 문헌 9편 중에서 증례보고(Case report)가 6편, 대조군 연구(Controlled Clinical Trial, CCT)가 2편, 양측 맹검-무작위 배정-위약 대조군 연구(Randomized Controlled Trial, RCT)가 1편이었다(Table 1).
2) 증례 수
증례보고 6편 모두 대상자가 1명이었고, CCT 2편에서 최종 대상자가 총 12명과 16명, RCT에서 46명의 규모였다(Table 1).
3) 출판 학회지 및 연도별 분류
1편의 보고서를 제외한 8편의 논문에서 등재된 학회지 별로 분류했을 때, 대한한방내과학회지에 5편, 대한외관과학회지에 1편, 대한본초학회지에 1편, 혜화학회에 1편씩이었다(Table 1). 참고로 혜화학회지는 2016년까지 대전대학교 한의학연구소 문헌집이었으며, 2017년부터 혜화학회지로 간행물 명칭이 변경되었다.
9편의 문헌을 발표된 연도별로 분류했을 때, 2007년에 2편, 2001년, 2004년, 2005년, 2006년, 2011년, 2012년, 2014년에 각 1편씩이었다. 문헌 검색시 발행 연도를 한정하지 않았으나 모두 2000년 이후의 자료로 나타났다(Table 1).
3. 대상자의 임상 특성
1) 대상자의 연령 및 성별
갑상선 기능 저하증에 관한 증례보고 6편에서는 대상자가 모두 1명씩이었다. 그 환자 임상 특성을 살펴보면 나이는 최저 18세, 최고 85세로 평균 40.7세이고, 30대가 2명, 나머지 10대, 20대, 40대, 80대가 각각 1명씩 이었다. 이들 성별은 남자 2명, 여자 4명으로 여자의 비율이 높게 나타났다. 치험례 외 문헌의 연구 대상자 특성을 살펴보면 Kim(2004)의 연구 대상자들은 모두 12명으로 평균 연령 31.6±5.5세였으며 모두 여자였다. Kang(2006)의 연구에서는 대상자가 총 16명으로 각각 TSH<10 μU/ml인 군 12명, TSH≥10 μU/ml인 군 4명이었다. TSH<10 μU/ml인 군의 남녀 성비는 2:10, 평균 연령 35.33±9.33세였고, TSH≥10 μU/ml인 군의 남녀 성비는 0:4, 평균 나이 43.00±15.34세였다. Ahn(2011)의 초기 연구 대상자는 60명으로 보중익기탕 군의 평균 나이는 48.80±10.51세, 위약 대조군은 48.9±14.69세로 두 군 간 유의미한 차이는 없다고 언급하였다. 보중익기탕군의 남녀 성비 13:17, 대조군에서 12:18이었다. 대상자 60명 중 14명은 중도 탈락하여 최종 대상자는 보중익기탕군 24명, 위약 대조군 22명으로 총 46명이 되었다(Table 2).
2) 진단명
갑상선 기능 저하증의 하위 분류는 원인 기관에 따라 중추성과 갑상선 자체 원인인 일차성으로 구분할 수 있다16. 본 논문에서는 일차성 중 갑상선 자가 항체가 양성인 경우 하시모토 갑상선염으로, 이에 대한 언급이 없거나 갑상선 자가 항체가 음성인 경우 원인 불명의 일차성 갑상선 기능 저하증으로 분류하였다(Table 2).
또한 갑상선 기능 저하증의 임상 증상 및 TFT 수치 등 병의 진행 정도에 따라 하위 단계로 분류할 수 있다. 갑상선 호르몬 수치가 정상범위 내에 있으나 TSH만 기준치 이상인 경우를 불현성 혹은 무증상 갑상선 기능 저하증이라고 하는데, 갑상선 기능 저하증의 임상적인 특징이 드러나지 않거나 경미하다17. Ahn(2011)은 특이적인 갑상선 기능 저하증의 증상 없이 TFT정상, TSH 상승 시 불현성 갑상선 기능 저하증이라고 하였으며, 경증의 증상과 함께 T3정상, T4감소, TSH상승인 경우 경증 갑상선 기능 저하라고 하였다15. 하지만 두 용어는 임상상 혼재되어 사용되어17, 본 논문에서는 원 문헌의 진단명을 그대로 따라 표에 기입하였다.
그 결과 6편의 증례에서 중추성 갑상선 기능 저하증은 1명, 일차성은 5명 이었으며, 그 중 하시모토 갑상선염은 1명이었다. Kim(2004)과 Koo(2006)의 대상자 총 28명은 모두 하시모토 갑상선염이었고, Ahn(2011)의 대상자들은 불현성 혹은 경증 갑상선 기능 저하증이었다.
3) 대상자의 유병기간
대상자의 유병기간을 정확히 파악하는 것은 임상 증상이 비특이적인 갑상선 기능 저하증의 질병 특성상 다소 어려웠으나, 6편의 증례에서 언급한 환자의 증상 자각 시점을 발병일로 간주하고, 증상을 자각하지 못한 경우에는 혈액 검사에서 갑상선 기능 저하로 진단받은 시점을 발병일로 간주하였다. 증례에서 발병일을 구체적으로 언급하지 않은 경우는 추정 가능한 최대 기간을 유병기간으로 잡았다. 6편의 증례에서 최단 유병기간은 1주일, 최장 6년이었다. 각각 1주 2명, 약 2주 2명, 약 1년 11개월 1명, 약 6년 1명으로 나타났다(Table 2).
Kim(2004)의 연구 대상자들의 갑상선 기능 저하증 유병기간은 평균 14.73±15.93개월(1-48개월)이었고, 나머지 다수 대상 연구에서는 이에 대한 언급이 없었다.
4) 대상자의 동반 질환
6편의 증례에서 갑상선 기능 저하증 외 다른 질병을 동반한 경우는 3례였다. 85세 고령 환자가 뇌경색 및 근골격계 질환을 동반하였고, 18세 여환이 스트레스로 인한 기능성 위장장애를 진단받은 병력이 있었다. Kim(2007)의 증례 환자는 뇌하수체 거대선종과 뇌하수체 졸중을 동반하고 있었는데, 이는 갑상선 기능 저하증의 유발 원인질환으로 이 환자는 중추성 갑상선 기능 저하증에 해당한다. Kim(2004)의 연구 대상자들은 다른 동반 질환이 없었으며, 나머지 두 연구는 이에 대해 언급하지 않았다(Table 2).
4. 갑상선 기능 저하증 환자의 변증
갑상선 기능 저하증에 관한 6편의 증례보고를 변증별로 분류하였는데, 한 논문에서 2가지 이상 변증을 언급한 경우에 모두 별개로 기술하였다. 상기 증례보고에서 脾虛, 氣血兩虛, 命門火衰, 腎陽虛, 脾腎陽虛가 각각 1회씩 언급되어 虛證이 총 5회, 그 중 陽虛 및 命門火衰가 3회 명시되었고, 그 외 肝熱, 肝鬱(氣鬱)이 각각 1회씩 언급되었다. Kim(2004)은 일반적으로 갑상선 기능 저하증을 氣虛, 脾腎陽虛와 연관 지을 수 있다고 기술하였으나 각 대상자에 대한 변증은 언급하지 않았다(Table 3).
5. 치 료
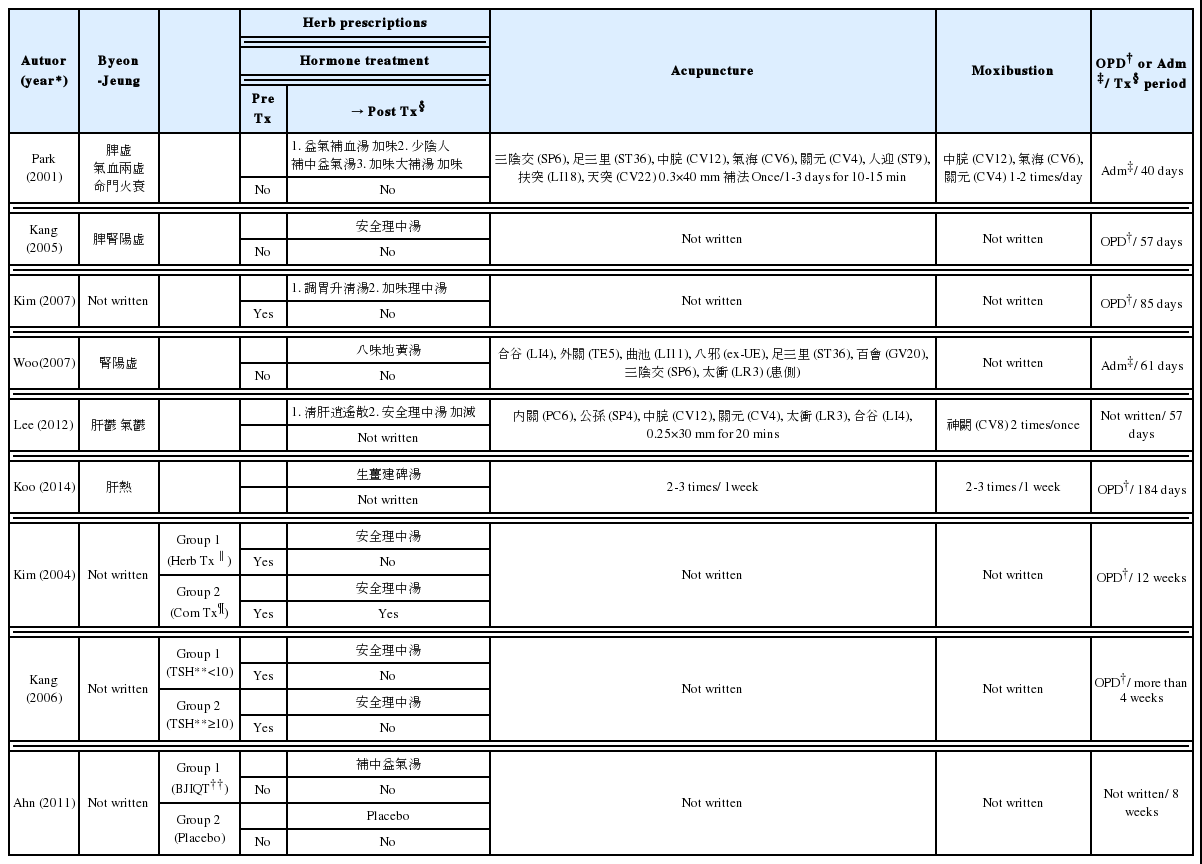
1) 한약 치료
갑상선 기능 저하증에 관한 5편의 증례보고를 또한 한약 처방별로 분류하였는데, 한 편의 논문에서 2가지 이상 처방이 언급된 경우 모두 별개로 기술하였고, 동일 증례 내에서 환자 증상에 따라 본 처방의 가감약재만 변경된 경우 동일 처방으로 간주하여 별도로 카운트하지 않았다. 그 결과 안전이중탕(安全理中湯) 등 가미이중탕(加味理中湯)이 3편에서 사용되었고, 익기보혈탕가미(益氣補血湯加味), 소음인 보중익기탕(少陰人 補中益氣湯), 가미대보탕가미(加味大補湯 加味), 조위승청탕(調胃升淸湯), 팔미지황탕(八味地黃湯), 청간소요산(淸肝逍遙散), 생강건비탕(生薑建碑湯)이 각각 1편에서 처방된 것으로 나타났다. 상기 통계는 논문을 기준 단위로 삼아 집계한 것으로, 동일 논문 내 환자 개개인을 모두 별도로 인정하면 안전이중탕 등 가미이중탕이 31명, 보중익기탕이 24명 그 외 익기보혈탕가감, 보중익기탕, 소음인 보중익기탕, 가미대보탕가감, 팔미지황탕, 조위승청탕, 청간소요산, 생강건비탕이 각각 1명에게 처방되었다(Table 3).
2) 양약 치료
6편의 증례 중 환자가 갑상선 호르몬제를 복용하지 않은 경우는 3례였으며, 한방 치료 전 Levothyroxine을 복용하다가 치료와 동시에 중단한 경우가 1례, 나머지 2례에서는 이에 대해 명확히 기술되어 있지 않았다. Kim(2004)의 연구 중 복합투여군 7명은 Levothyroxine 복용 중단, 단독투여군 5명은 Levothyroxine 복용 지속하여 치료 효과를 비교하였다. Kang(2006)의 연구 대상자들은 Levothyroxine 복용하다가 한방치료와 동시에 중단하였다. Ahn의 연구에서는 양약 복용 여부에 대해 별도로 기술되어 있지 않았으나, TSH가 10 μU/mL 미만인 불현성 및 경증 갑상선기능저하증 환자를 대상으로 한 연구인만큼 서양의학 진료지침에 따라 복용하지 않았을 것으로 충분히 추측할 수 있었다(Table 3).
3) 침 치료
9편의 문헌 중 침 치료를 기술한 것은 4편의 증례보고였으며 그 중 자침 혈위 등을 구체적으로 언급한 것은 증례보고 3편이었다. Park(2001)은 三陰交(SP6)⋅足三里(ST36)⋅中脘(CV12)⋅氣海(CV6)⋅關元(CV4)⋅人迎(ST9)⋅扶突(LI18)⋅天突(CV22)을 취혈하여 0.30×40 mm 침, 보법을 사용하여 환자의 체력에 따라 1-3일에 한 번씩, 10-15분간 유침하였다. Woo(2007)는 合谷(LI4)⋅外關(TE5)⋅曲池(LI11)⋅八邪(ex-UE)⋅足三里(ST36)⋅百會(GV20)⋅三陰交(SP6)⋅太衝(LR3)을 취혈하였는데, 환측 위주로 자침하였다고 하여 침치료를 뇌경색에 초점을 맞추어 한 것으로 추측할 수 있다. Lee(2012)는 內關(PC6)⋅公孫(SP4)⋅中脘(CV12)⋅關元(CV4)⋅太衝(LR3)⋅合谷(LI4)을 취혈하여 0.25×30 mm 침을 이용하여 20분간 유침하였다고 하였다. 상기 3편의 증례에서 2회 이상 사용된 혈위는 合谷(LI4)⋅太衝(LR3)⋅足三里(ST36)⋅三陰交(SP6)⋅中脘(CV12)⋅關元(CV4)으로 나타났다. 한편, 전침 및 약침 등의 기타 침 치료를 이용한 연구는 없었다(Table 3).
4) 뜸 치료
9편의 문헌 중 뜸 치료가 언급된 것은 3편의 증례보고였으나 그 중 한 편은 뜸 치료 횟수만 명시하였고, 뜸 혈위 등을 구체적으로 언급한 증례보고는 2편이었다. Park(2001)은 中脘(CV12)⋅氣海(CV6)⋅關元(CV4)에 왕뜸을 1일 1-2회 시행하였다. Lee (2012)는 神闕(CV8)에 황토무연구를 2장씩 시행하였다(Table 3).
5) 기타 치료
기타치료로 Park(2001)은 환자의 요배부에 건식 부항, Sand bed, TENS, micro wave, 핫팩을 1일 1회 시행하였으나 이것은 갑상선 기능 저하 증상 외 부가 증상에 대한 치료로 시행되었다. Koo(2014)는 부항을 시행하였다고 언급했으나, 그 치료 목적에 대한 기술은 없었다(Table 3).
6) 치료기간
6편의 증례보고에서 갑상선 기능 저하증에 대한 치료기간으로 최단 40일, 최장 184일, 평균 80.7일(약 11.5주)로 나타났다. 나머지 연구에서는 Kim의 연구에서는 12주, Ahn에서는 8주였다. Kang에서는 모두 4주 이상이었으나 대상자마다 다르다고 하였다(Table 3).
6. 치료 호전도 평가 방법 및 치료 호전도
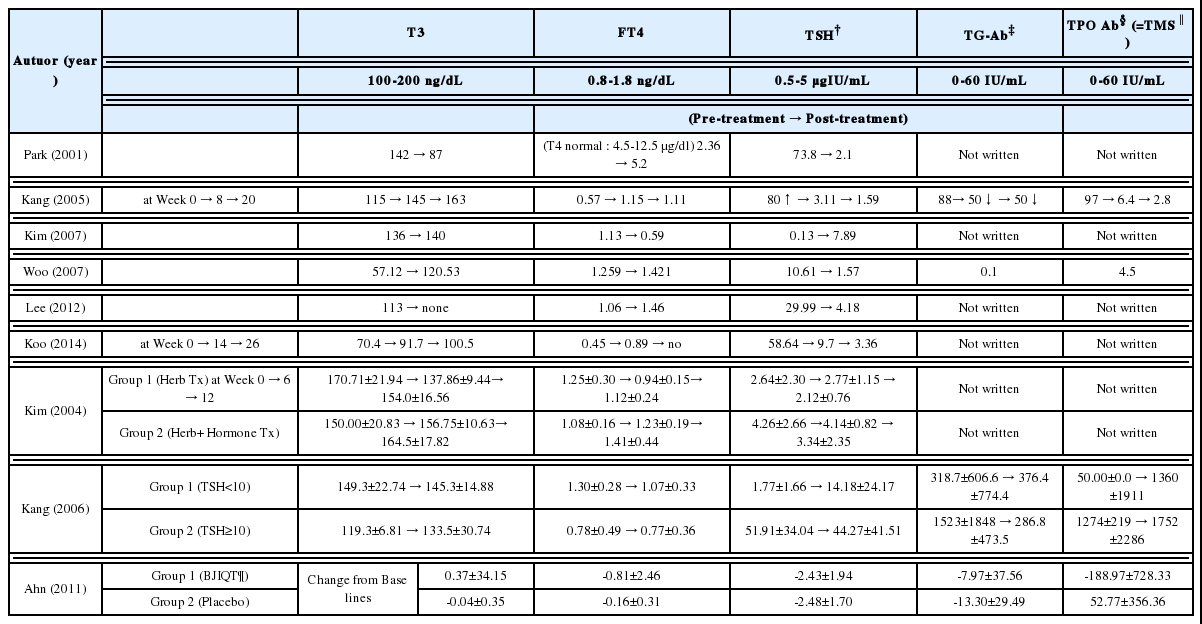
갑상선 기능 저하증에 치료 효과를 평가하기 위해 각 문헌에서 갑상선 기능검사(Thyroid function test, TFT), 임상 증상 호전도를 총괄하여 정리하였다(Table 4, 5). Steps to Internal Medicine 9. Endocrinology에 따르면 TFT 정상수치는 T3 100-200 ng/dL, FT4 0.8-1.8 ng/dL, TSH 0.5-5 μg IU/mL이고 Table 4상단에 표기해 놓았다. 하지만 각 병원에서 사용한 시약 제품 및 검사 기기에 따라 정상 범위는 달라 질 수 있어, Table 4에서 ‘볼드체’ 기능을 이용하여 각 연구에서 활용된 기준에 따라 비정상 수치일 경우 알아볼 수 있게 표시했다. 각 논문의 단위가 달라 숫자의 크기가 다른 경우 가독성을 위해 단위를 통일하여 표기하였으며, Park (2001)의 증례에서 FT4 항목이 언급되어 있지 않아 T4로 대체하여 표에 정리하였다.
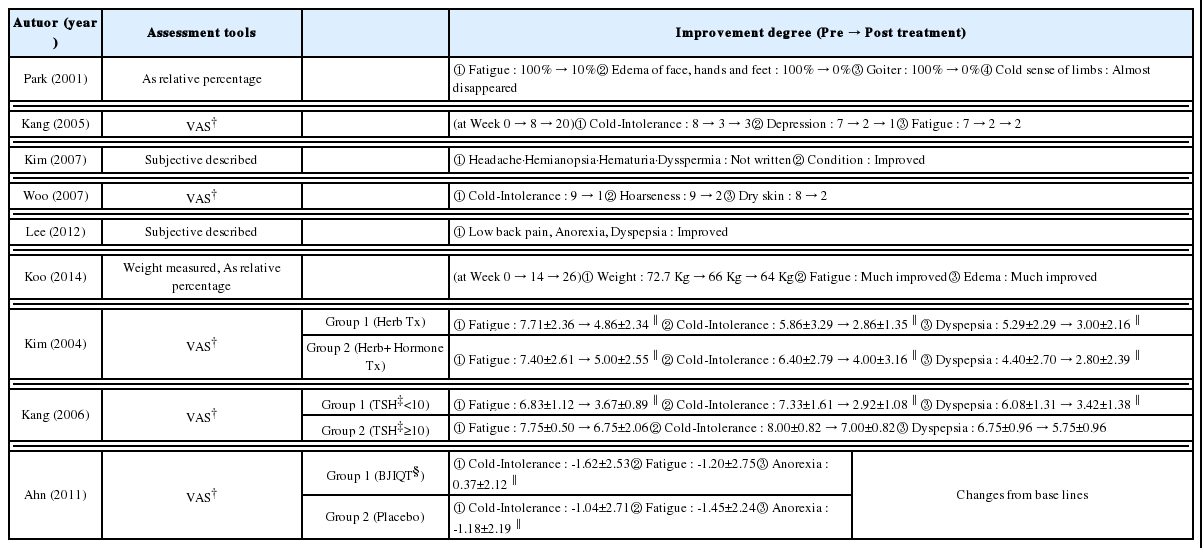
각 문헌에서 가장 다용한 임상 증상 평가 척도는 VAS(Visual analog scale)로 9편의 문헌 중 5편에서 사용되었다. 그 외는 환자의 주관적 서술이나 상대적인 호전도로 나타내었다. Ahn(2011)의 연구에서는 VAS외에도 Brief Fatigue Inventory (BFI), Thyroid Symptom Questionnaire(TSQ), Chronic Thyroid Questionnaire(CTQ), Underactive Thyroid- Dependent Quality of Life Questionnaire(ThyDQoL), Short Form 36(SF-36) Health Survey 등의 도구를 사용하였다.
중추성 갑상선 기능 저하증인 Kim(2007)의 증례를 제외한 모든 증례에서 한방 치료 진행 후 TFT가 정상 범위에 속하게 되었으며, 피로, 한불내성 등의 임상 증상도 뚜렷하게 좋아졌다고 하였다. 증례 외 세 연구의 치료 효과에 관해서는 이후 고찰에서 살펴보겠다.
7. 부작용 등 이상 반응
9편의 연구 중 이상반응에 대해 언급한 것은 2편이었다. Ahn(2011)은 8주간 보중익기탕의 투여가 간기능(AST, ALT, GGT) 및 신기능(BUN, Creatinine)에 영향을 미치지 않았고, 중대한 이상반응은 나타나지 않았으며 기타 이상반응으로 보중익기탕 투여군에서 수족비증 1건, 안구통증 1건, 위약 대조군에서 상열감 2건, 두통 1건이 관찰되었다고 하였다. Woo(2007)의 연구에서는 약 7주간 팔미지황탕 복용 후 환자의 간기능(GOT, GPT)이 정상 범위 내에서 호전되었다고 보고하였다.
IV. 고 찰
갑성선 기능 저하증은 갑상선 호르몬의 결핍으로 인한 전신 대사저하를 특징으로 하는 임상증후군으로 갑상선 자체 이상으로 인한 일차성과, 뇌하수체-시상하부계 등의 장애로 인한 중심성으로 분류된다16. 일차성 갑상선 기능 저하증에 속하는 하시모토 갑상선염은 자가면역성 갑상선 질환 중 가장 유병률이 높아 전 인구의 3-4%에 달한다. 그 외 일차성 원인으로 방사선요오드 치료, 갑상선 적출술 등에 의한 의인성 등이 있다. 반면에 중심성 갑상선 기능저하증의 원인으로 뇌하수체 종양, 수술, 쉬한 증후군, 시상하부 종양, 외상 등이 있다1.
갑상선 기능저하증의 주요 증상으로 피로, 한불내성, 식욕감소 등이 있고, 피하조직에 축적된 무코다당으로 인해 안면 부종과 경골의 비함요성 부종, 쉰 목소리와 어눌한 말투가 나타날 수 있다. 중심성 갑상선 기능 저하증에서는 상기 증상들이 약하게 나타날 수 있고, 원인 질환에 의한 증상들을 동반한다. Kim(2007)의 치험례에서 뇌하수체 선종으로 인한 두통, 시야제한 등이 그 예이다. 이차성 원인으로 진단시, 갑상선 호르몬 보충 치료 이외에도 원인 치료가 필요할 수 있다1.
갑상선 기능 저하증 유무와 원인 진단을 위해 갑상선 기능 검사, 갑상선 자가항체 검사 등이 필요하다. 혈액 내 TSH가 증가되어 있으면 이차성 갑상선 기능 저하증을 배제할 수 있는데, 이차성에서는 갑상선호르몬 수치가 낮아도 이에 대한 보상성인 반응인 TSH 분비 증가가 적절히 이루어지지 않기 때문이다. 따라서 TSH 역가 상승 및 갑상선 호르몬 저하 소견이 함께 있을 때 일차성 갑상선 기능저하증으로 진단하며, 동시에 Anti-TPO Ab가 양성이면 일차성 중 자가면역성 갑상선 기능저하증 즉 하시모토 갑상선염으로 진단한다. Anti-TPO Ab는 거의 모든 하시모토 갑상선염 환자에서 양성이다1.
갑상선 호르몬 수치가 정상범위 내에 있으나 TSH만 기준치 이상인 경우를 불현성 혹은 무증상 갑상선 기능저하증이라고 하는데, 갑상선 기능저하증의 임상적인 특징이 드러나지 않거나 경미하다17. Ahn(2011)은 특이적인 갑상선기능저하증의 증상 없이 TFT정상, TSH 상승 시 불현성 갑상선 기능 저하증이라고 하였으며, 경증의 증상과 함께 T3정상, T4감소, TSH상승인 경우 경증 갑상선 기능 저하라고 하였으나, 두 용어는 임상상 혼재되어 사용되고 있다17. 현재 불현성 갑상선 기능 저하증에 통용되는 진료지침은 없으나, 대다수 가이드라인이 TSH 수치가 10 mU/L 미만인 경우 치료를 권유하지 않는다17. 하지만 경미하게 상승된 TSH 수치를 교정하는 것에 따르는 위험은 없다고 알려져 있으며1, 치료시 이득이 높은 불현성 갑상선 기능저하증 환자 조건에 대한 연구가 활발히 이루어지고 있다. Kang(2009)은 혈액검사상 TSH≥10 mU/L, 항TPO항체 양성, 지속적인 TSH증가를 보이거나 갑상선 기능 저하의 임상증상, 갑상선종, 우울 치매 등 신경심리적 문제, 심혈관계 위험인자(고지혈증, 고혈압, 당뇨, 흡연, 심부전)를 나타내는 불현성 갑상선 기능 저하증 환자인 경우 호르몬 보충치료가 도움이 된다고 정리하였다17.
서양의학에서 갑상선 기능 저하증 치료로 인체 내 부족한 만큼의 호르몬 보충요법을 시행하는데 이에 대한 부작용과 한계점을 앞서 서론에서 언급하였다. 이것은 갑상선 기능 저하증에 대한 한의학의 역할과 가치를 역설하는 것이었다. 한의학에서 갑상선 기능 저하증은 浮腫, 虛勞, 行遲, 語遲, 結陽證 등의 범주에 속한다고 보고 있으며, 그 원인에 대해 살펴보면 氣血不足, 脾腎陽虛, 命門火衰, 心腎陽虛 등으로 나누어 치료한다3.
국외의 동양의학 갑상선 기능 저하증 연구는 중국에서 비교적 활발하게 이루어지고 있는데4, 대표적으로 Cheng(2016)이 하시모토 갑상선염의 중의학 치료에 관한 7편의 Randomized clinical trials (RCT)를 선정하여 체계적 문헌 고찰을 실시하였고, 이 내용은 서론에서 언급하였다5.
한편, 갑상선 기능저하증에 대한 국내 한의학 연구는 동물모델에 국한된 것이 많으며, 이를 총괄하여 Lee(2015)가 2000년 이후 갑상선 기능저하증에 대한 한의학 실험연구에 대한 체계적 고찰을 보고했다6. 저자는 20편의 In vivo, In vitro 실험논문에 사용된 단미제, 복합처방의 본초들의 성미 귀경, 본초학적 효능을 분석하였다. 사용된 11개의 본초들의 성미 귀경 및 본초학적 효능을 분석한 결과 寒性(2종) 약물보다 溫 또는 熱한 약물(7종)이 많았고 甘味와 辛味가 다수 포함되었으며 肝脾肺經에 歸經하는 약물들이 많았다고 한다. 본초학적 분류에 근거한 효능으로는 溫裏藥 3종, 補氣藥 1종, 補陽藥 4종, 淸熱(淸熱解毒)藥 1종, 解表(發散風熱)藥 1종, 收澁(止瀉)藥 1종으로 나타났다고 하였다. 사용된 9개 복합 처방들을 한의학적 변증론에 따라 분석한 결과 補腎陽하는 처방 2종 補氣血하는 처방 3종 補陰하는 처방 2종 少陰人 처방 1종으로 나타났다고 보고하였다. 이는 갑상선 기능저하증에 대한 한의학적 치료방법의 기초 자료를 마련한 의의가 있으며, 향후 천연물 기반의 새로운 갑상선 기능저하증 치료제 개발에 바탕이 될 수 있다고 하였다. 하지만 동물실험 연구이니 만큼 예상 가능한 한계점이 존재한다. 국내 논문의 대부분 실험은 PTU로 유발된 갑상선 기능저하증 모델 백서를 사용하였는데, 이것은 일차성 갑상선기능저하증의 대부분을 차지하는 자가면역성 갑상선기능저하증과 병리기전이 달라 치료 호전도(Anti TPO Ab 혈청 수치 등)를 평가에 한계가 있다. 또한 갑상선 기능저하의 백서에서 지질대사가 사람의 것과 반대로 나타나는 등 개체 차이로 인한 한계가 있으며, 대상의 임상 증상 호전도를 파악할 수 없다는 한계점도 있다.
반면 갑상선 기능 저하증에 대한 국내 임상 논문을 총괄한 고찰 문헌은 현재 존재하지 않는데, 이에 본 연구에서는 한방 치료에 대한 수요와 가치가 충분한 갑상선 기능 저하증에 있어 한의사들의 임상 진료와 추후 행해질 연구에 도움이 되고자 국내 증례 및 RCT 등 임상 문헌 고찰을 실시하였다. 갑상선 기능 저하증 관련 국내 임상 논문을 검색하기 위해 국내 5개 전자 데이터베이스를 활용하였고, 그 결과 최종 8편의 논문 및 1편의 국가 보고서를 선정하여 분석하였다. 모두 2000년 이후 논문이었으며, 증례보고가 6편, 대조군 연구가 2편, 무작위 대조 연구가 1편이었다. 증례보고 6편 모두 대상자가 1명이었고, CCT 2편에서 최종 대상자가 총 12명과 16명, RCT에서 46명의 규모였다. 갑상선 기능 저하증의 유병률을 고려하면 논문의 편수 및 논문 내 대상자수 모두 매우 적어 갑상선 기능 저하증의 한방 치료에 대한 EBM을 마련하기 위해서는 향후 대규모의 충분한 연구가 필요할 것이라 생각된다.
대상자들의 나이는 최저 18세, 최고 85세, 평균 40.7세로 다양한 나이대에서 나타났다. 성별은 여성 총 65명, 남자 총 29명으로 기존에 알려진 것처럼 여성의 발병 비율이 높았다(Table 2).
9편의 문헌 중 3편의 다대상자 연구를 제외한 6편의 증례보고에서 한의학적 변증을 기술하였다. 脾虛, 氣血兩虛, 命門火衰, 腎陽虛, 脾腎陽虛, 肝熱, 肝鬱(氣鬱)이 각각 1회씩으로 나타났다. 종합하면 허증이 총 5회, 그 중 陽虛 및 命門火衰가 3회이다(Table 3). 이는 Ahn이 언급한 한의학에서 갑상선기능저하증의 원인인 氣血不足, 脾腎陽虛, 命門火衰, 心腎陽虛와 비슷한 맥락이다3.
9편의 문헌 모두에서 갑상선 기능 저하증 치료에 한약을 중점적으로 다루었고, 침 및 뜸 치료 등은 부수적 요법으로 4편의 증례에서 다루었다. 처방된 한약은 안전이중탕(가감) 등 가미이중탕이 5회, 익기보혈탕가감, 보중익기탕, 소음인 보중익기탕, 가미대보탕가감, 팔미지황탕, 조위승청탕, 청간소요산, 생강건비탕이 각각 1회로 나타났다. 이것은 갑상선 기능 저하증의 변증과도 동일한 맥락으로 보인다. 상기 집계는 논문을 기준 단위으로 삼은 것으로, 동일 논문 내 환자 개개인을 모두 별도로 인정하면 안전이중탕(가감) 등 가미이중탕이 31명, 보중익기탕이 24명 그 외 한약은 각각 1명에게 처방된 것이다(Table 3).
갑상선 기능 저하증에 관한 침 치료를 기술한 것은 4편의 증례보고였으며 그 중 자침 혈위 등을 구체적으로 언급한 것은 3편이었다. 상기 3편의 증례에서 2회 이상 언급된 혈위는 합곡⋅태충⋅족삼리⋅삼음교⋅중완⋅관원으로 주로 補하는 측면이 강한 혈위가 사용된 것을 알 수 있다. Park(2001)은 調和氣機⋅化濕降逆하는 中腕, 培腎固本⋅補益元氣하는 關元, 調和氣血⋅補虛弱하는 足三里 등을 취혈하여 침 횟수도 1-3일 1회로 입원 환자 중에서는 적은 편으로 보법 위주의 침술을 사용하였다고 논문에서 언급하였다(Table 3).
9편의 문헌 중 뜸 치료가 언급된 것은 3편의 증례보고였으나 그 중 뜸 혈위 등을 구체적으로 언급한 증례보고는 2편이었다(Table 3). Park(2001)은 중완 기해 관원에 왕뜸을 1일 1-2회 시행하였고, Lee는 신궐에 황토무연구를 2장씩 시행하였다. Park(2001)은 갑상선 기능저하증이 허증인 것을 고려해 침 치료보다 뜸치료에 중점을 두었고 Ju 등이 쑥뜸치료에 갑상선 기능저하에 효과가 있는 것으로 보고한 것처럼18 증례 환자에서도 왕뜸 치료가 환자 상태 호전에 크게 기여한 것으로 생각된다고 언급하였다. 이는 기존까지 갑상선 기능 저하증의 치료는 한약 위주였지만, 향후 연구를 통해 침 및 뜸 치료에 관한 임상 효능 및 지침 등을 확립하여 치료의 보조적 수단으로 활용 가능성이 있음을 보여준다.
6편의 증례보고에서 갑상선 기능 저하증에 대한 치료기간으로 최단 40일, 최장 184일, 평균 80.7일(약 11.5주)로 나타났다(Table 3). 나머지 연구에서는 Kim(2004)의 연구에서는 12주, Ahn(2011)에서는 8주였다. Kang(2006)에서는 모두 4주 이상이었으나 대상자마다 다르다고 하였다. 상기 연구들만으로 판단한다면 갑상선 기능 저하증의 한방치료에 최소 4주에서 12주 이상까지 필요한 것으로 보인다. 이에 관해 서양의학에서 호르몬 투여 반응은 점진적으로 일어나므로 치료시작 후 약 2개월 후에 갑상선 호르몬 수치를 관찰하는 사실을 비교, 참고할 수 있다.
갑상선 기능 저하증에 관한 치료 효과를 평가하기 위해서는 3가지 측면에서 살펴보아야 한다. 첫 번째는 갑상선 호르몬인 T3, FT4와 TSH가 정상범위 내에서 유지되는지 평가하는 것이다. 두 번째는 갑상선 기능 저하증의 대다수인 하시모토 갑상선염의 진단기준인 갑상선 자가항체 Anti-TMO Ab, Anti TG Ab의 수치가 낮아져 음전되는지 살펴보는 것이다. 이는 서양의학의 호르몬 보충요법이 대증치료로 그치는데 비해 한약이 이에 대한 효과를 입증한다면 근본치료로서 환자들에게 접근 가능할 것이다. 마지막 치료평가 척도는 관련 임상증상 개선 효과 측면인데, 고찰 초반부에 언급했듯 서양의학 치료에서 호르몬 복용 후 2-3주 뒤 증상이 호전되기 시작하여 완전한 반응까지는 적어도 3개월이 필요하며, 혈액검사 상 호르몬수치가 정상 범위 안에 유지되는데도 불구하고 지속적으로 피로감과 같은 증상을 호소하는 환자들도 있다고 알려져 있어 한약 치료가 임상 증상 호전에 효과가 있다면 일정수준 이상의 수요가 있는 시장이라고 판단된다.
한편, 각 문헌에서 가장 다용한 임상 증상 평가 척도는 VAS(Visual analog scale)로 9편의 문헌 중 5편에서 사용되었고, 그 외는 환자의 주관적 서술이나 상대적인 호전도로 나타내었다. Ahn(2011)의 연구에서는 VAS외에도 다양한 임상 증상 측정 도구를 사용하였는데, 이것은 앞서 본론에서 언급하였다.
중추성 갑상선기능저하증인 Kim(2007) 증례를 제외한 모든 증례에서 결과적으로 모두 한약 치료 진행 후 TFT 및 TSH에서 정상 범위에 속하게 되었으며 피로, 한불내성 등의 임상 증상도 뚜렷하게 좋아졌다고 하였다.
RCT 및 CCT 연구 3편에 대해 상기 3가지 치료 효능 측면에서 고찰해보고자 한다. Kim(2004)의 ‘갑상선 기능저하증 환자에 대한 안전이중탕의 임상적 효능’은 Prospective Controlled Clinical Trials로 실험군은 안전이중탕 단독치료군이고 대조군은 안전이중탕과 Levothyroxine의 복합치료군이다. 양 군 모두 한약 치료 전 호르몬제 복용 중이었고 단독치료군은 한약 복용과 동시에 호르몬제 중단하였다. 대상자들의 TFT는 연구 전후 모두 정상범위 내였으며, 단독 치료군에서 T3, FT4가 6주차 정상범위 내에서 감소했다가 12주차에 복합치료군과 동일한 정도로 교정되었다고 하였다(Table 4). 이에 대해 저자는 호르몬의 반감기가 7일로서 약 6주 후 갑상선호르몬 수치가 평형상태를 이루어, 체내의 기존 Levothyroxine이 모두 배출되어 갑상선 호르몬 수치가 낮아졌다가 12주차에 복합치료군과 동일한 정도로 TFT 및 TSH가 회복되었다고 설명하였다. 한편, 이 연구에서는 실험군과 대조군 모두 한약복용을 하고 있기 때문에, 한약의 자가 면역 교정 효과를 알 수 없었다. 단독치료군 및 복합 치료군에서 피로감, 한불내성, 소화불량 모두 유의하게 감소되었으므로(Table 5), 한약 단독으로 갑상선 기능 저하증의 임상증상을 개선할 수 있음을 보여주었고, 또한 양약 단독 치료로 개선되지 않던 임상증상을 개선시킴으로써 양약의 보조 치료제로 사용될 수 있는 것도 보여주었다. 또한 이 논문으로만 판단한다면 한약을 최소 6주 이상 장기복용을 해야 한다는 것을 알 수 있다.
이 논문의 한계점으로는 대상자의 유병기간은 평균 14.73±15.93개월(1-48개월로) 호르몬제 복용 후 자연 관해되는 시점의 환자들이 한약 치료 효과에 의해 증상 개선이 된 것인지, 자연관해된 것인지 명확히 알 수 없다는 점이다. 또한 대조군을 양약 치료 단독군으로 설정할 수 없는 한방병원 상황의 한계점으로 인해 TPO Ab 감소효과, 즉 자가 면역 교정에 대한 효과를 비교할 수 없었다.
Kang(2006)의 ‘하시모토 갑상선염 환자에 안전이중탕의 임상적 적용 기준 연구’는 하시모토 갑상선염 진단 받고, Levothyroxine을 복용해오다 한약 복용과 동시에 중단하였으며 한약을 4주 이상 복용한 16명의 환자를 대상으로 하였다. 이 논문은 독특하게 실험군과 대조군을 한약, 침 치료 등 처치가 아닌 TSH 역가로 설정하였다. Group 1은 TSH가 10 μU/ml 미만이고 Group 2는 10 이상으로 설정하여 한방 치료 효과를 측정하여 하시모토 갑상선염 환자에게 안전이중탕의 임상 적용 기준을 찾고자 하는 것이 그 목적이었기 때문이다. 상기 기준 설정의 근거로 저자는 TSH가 10 μU/ml 이상인 환자에서 LT4 치료를 통한 이점이 통계학적으로 관찰되어, 현재 서양의학의 임상 기준으로 활용되기 때문이라고 설명하였다. 따라서 이 논문에서 나타난 TSH 10 μU/ml 미만인 환자군에 대한 안전이중탕에 대한 효과를 TFT, 자가면역교정 측면, 임상증상 개선의 3가지 측면에서 살펴보고자 한다.
이 논문에서 안전이중탕은 LT4 치환 요법과 동일한 수준으로 T3, FT4 수치를 유지하는 효과를 나타내었으나, TSH 수치는 통계학적으로 유의한 증가가 관찰되었다고 하였다(Table 4). 실제 갑상선 기능 저하 초기 상태에서 TSH 농도를 상승시켜 T3, FT4 수치는 유지하고자 인체의 반응 기전을 고려할 때 안전이중탕의 효과가 좋았다고는 할 수 없다. 하지만 T3, FT4를 정상 수준으로 유지시켰다는 것에는 의의가 있다고 설명하였다. 또한 이에 대해 저자는 안전이중탕의 장기투약이 시상하부-뇌하수체-갑상선축 기능 회복을 유도하여 TSH 수치까지 정상화 되는 결과를 가져올 가능성을 언급하였는데, 이것은 향후 추가적인 연구가 필요한 것으로 사료된다. 참고로 상기 논문에서 Levothyroxine치환 효과는 환자들의 첫 내원시 상태로 판정한 것이다. 또한 TgAb, TMS, TBII 등 갑상선 자가항체를 측정하였을 때 Levothyroxine치환 요법과 동일한 효과를 나타내었다고 하였는데(Table 4), 실제 Levothyroxine는 자가면역을 교정하는 효과가 있을 수 없으므로, 한약을 통한 자가면역 개선 효과를 입증하지 못한 것으로 볼 수 있다. 마지막으로 갑상선기능저하증으로 인한 임상증상 개선에서 안전이중탕이 Levothyroxine에 비해 통계학적으로 유의한 호전 효과를 나타내었다고 보고하였다(Table 5). 세 측면을 종합적으로 고려할 때 안전이중탕은 임상증상을 개선한 측면에서 양약과 병행한 보조 치료제로 사용될 수 있다고 생각된다. 또한 앞으로 갑상선 기능 수치 유지 효과와 자가면역 개선 효과를 입증한다면 단독치료제로서의 가능성도 충분히 있다. 한편 상기 논문은 TSH 10 μU/ml 이상인 군 4명 중 2명에게서 T3, FT4 역가가 정상적 유지되었고, 통계학적으로 유의하지 않는 미미한 증상개선 효과를 나타내었다고 보고하였다. 실제 임상에서는 TSH 10 μU/ml 이상인 환자군에서 임상 증상 개선을 위한 한방치료에 대한 수요가 있을 수 있고, 호르몬제 보충요법으로 가능성이 충분히 열려 있다고 사료되며, 이에 대한 향후 추가적인 연구가 필요할 것이다. 이 연구는 한의사들이 안전이중탕으로 이용한 갑상선기능저하증의 치료 예후 예측에 도움을 줄 수 있고, 그 투약 적용 기준을 제시한 첫 번째 연구라는 점에서 의의가 있다고 생각된다.
Ahn(2011)의 ‘불현성 및 경증 갑상선 기능저하증에 대한 보중익기탕의 효능연구-무작위배정, 이중맹검, 위약 대조군 임상연구’는 국내 한의계에서 유일한 갑상선기능저하증에 관한 대규모 RCT이다. 실험군은 보중익기탕, 대조군은 위약을 투여하여 불현성 또는 경증 갑상선 기능저하증에 대한 효능을 비교해 실험하였는데, 이 실험에서의 유의한 결과를 요약하면 다음과 같다. 보중익기탕 투여는 식욕저하 항목에서 대조군에 비해 유의한 개선 효과를 나타내었고, 한불내성⋅피로 항목에서도 개선 효능을 보였으나 대조군에 비해 유의하지 않다고 하였다(Table 5). 또한 이 논문에서는 사상체질별로 보중익기탕의 임상적 유효성 평가를 실시하였는데, 사상체질중 소양인에서 TSH 수치의 유의한 개선효과를 보였으며(Table 4), 임상증상 평가에서는 한불내성 항목에서 유의한 개선효과를 보였다고 하였다(Table 5). 기타 피로척도인 BFI등에서도 보중익기탕이 효능을 나타내었으나 통계적으로 유의하지 않다고 하였다.
마지막으로 9편의 논문 중 한의약 치료 도중 이상반응에 대해 언급한 것은 2편이었다. Ahn(2011)은 8주간 보중익기탕의 투여가 간기능(AST, ALT, GGT) 및 신기능(BUN, Creatinine)에 영향을 미치지 않았고, 중대한 이상반응은 나타나지 않았이며 기타 이상반응으로 보중익기탕 투여군에서 수족비증 1건, 안구통증 1건, 위약 대조군에서 상열감 2건, 두통 1건이 관찰되었다고 하였다. Woo(2007)의 연구에서는 약 7주간 팔미지황탕 복용 후 환자의 간기능(GOT, GPT)이 정상 범위 내에서 호전되었다고 보고하였다. 나머지 연구에서는 이상반응이 없었는지 아니면 기술하지 않았는지 알 수 없었다.
본 논문은 국내에서 처음으로 현성 및 불현성 갑상선 기능 저하증에 대한 한의학 임상연구를 총괄⋅정리했다는 점에서 의의가 있다. 이 연구를 통해 한의사들의 갑상선 기능저하증의 임상 진료 방향을 결정하는데 일말의 보탬이 되며, 향후 추가적인 연구에 있어 그 방향을 제시할 수 있기를 기대한다. 하지만 갑상선 기능 저하증의 유병률에 비해 기존까지 증례보고, 대조군 연구 등 임상 연구 수가 매우 적었고 하물며 EBM에서 높은 근거를 제공하는 RCT는 1편 뿐이었다. 따라서 본 논문은 데이터의 규모 및 질, 분석방법에 있어 매우 부족하여 진료 지침에 높은 근거를 제공하지 못하므로 향후 이에 관해 다양한 규모의 연구가 다각도로 필요할 것이다.
V. 결 론
1. 본 논문은 현성 및 불현성 갑상선 기능 저하증에 관한 국내 한의학 임상 치료를 주제로 하는 연구 9건을 분석하였다. 6편의 증례, 2편의 대조군 연구, 1편의 무작위 대조군 연구였다.
2. 6편의 증례에서 갑상선 기능 저하증에 대한 변증을 언급하였는데, 그 중 虛證이 총 5회, 그 중 陽虛 및 命門火衰가 3회로 나타났다.
3. 환자 수 기준 가장 많이 처방된 한약은 안전이중탕이었고, 다음으로 보중익기탕이었다. 그 외 익기보혈탕가감, 소음인 보중익기탕, 가미대보탕가감, 팔미지황탕, 조위승청탕, 청간소요산, 생강건비탕은 모두 1회씩 처방되었다.
4. 증례보고 3편에서 침 치료시 사용한 혈위를 언급하였는데, 합곡⋅태충⋅족삼리⋅삼음교⋅중완⋅관원이 2회씩 활용되었다.
5. 증례보고 1편과 RCT 1편에서 치료 안정성 평가를 하였는데, 유의미한 이상반응은 없었다고 보고하였다.