재활치료 중단 후 보행 양상이 다시 악화된 뇌졸중 환자 1례에 관한 고찰
A Clinical Study of a Stroke Patient with a Worsened Gait Pattern after Discontinuing Rehabilitation
Article information
Abstract
Objective
This study describes the case of a patient with a left basal ganglia (BG) infarct who had made almost a complete recovery upon discharge from the hospital in 2014 but who was re-admitted after 31 months with a worsened hemiplegic gait.
Methods
The patient had undergone no rehabilitation treatment in the 31 months since his discharge. When the patient was re-admitted to our hospital in 2017, stance and gait data were collected on the patient using a treadmill gait analysis system. In addition, the patient underwent a manual muscle test (MMT) evaluation, and his Motricity index (MI) and modified Barthel index (MBI) scores were recorded. After rehabilitation for one month, the patient was reassessed, and the results were compared to those on the day of re-admission and those recorded in 2014.
Results
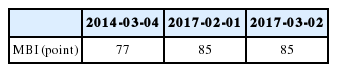
Compared to the 2014 evaluation results, the patient’s stance parameters and gait parameters had worsened at re-admission. However, there was no significant change in the patient’s MMT grade or MI and MBI scores in comparison to the results of the 2014 evaluation. After one month of rehabilitation, the patient was re-evaluated again, but there was no significant change in comparison to the evaluation results at re-admission.
Conclusion
Some of the stroke patients who have passed six months since the onset of their stroke may require ongoing rehabilitation although the functions of them is almost recovered. Because there is a possibility that recovered functions get worse again without any rehabilitation for a long time. And once the recovered functions get worse, re-recovery of them is not easy.
I. 서 론
뇌졸중은 후유증을 유발할 수 있는 질환으로 뇌졸중 환자의 기능을 회복하고 후유증을 최소화하기 위해서는 재활치료가 필요하다1. 적절한 재활치료는 뇌졸중으로 인해 손상된 뇌의 가소성을 촉진함으로써 뇌졸중 환자의 운동기능 회복에 긍정적인 영향을 주는 것으로 보고되었다1,2. 이러한 뇌졸중 환자의 회복은 발병일로부터 6개월째에 정점에 이르며3, 자발적 회복의 약 80%가 이 시기에 일어나는 것으로 알려져 있다4. 이러한 사실에 근거하여 일반적으로 뇌졸중 환자의 재활치료기간을 6개월 정도로 잡는다. 그러나 실제 임상 현장에서는 뇌졸중 발병일로부터 6개월이 지난 환자들이 재활치료를 중단한 후에 편마비 증상이 더 심해졌다거나 보행이 더 어려워졌다고 호소하며 다시 재활치료를 원하는 경우가 흔히 있다.
기존의 논문들3,4은 운동기능의 향상에 초점을 맞추어 6개월 이전까지의 치료에 큰 의미를 두지만, 본 증례에서는 회복된 운동기능의 유지를 위해서 6개월 이후에도 재활치료가 지속적으로 필요할 수 있음을 시사 하는 환자가 있어 보고하는 바이다.
II. 증 례
1. 연구대상
본 증례는 2014년 02월 23일에 ◯◯대학교병원에서 brain MRI를 통해 뇌경색(Cb-inf. Lt.BG)을 진단받은 조◯◯을 대상으로 하였다. 조◯◯은 2014년 03월 03일부터 2014년 06월 30일까지 본원에서 입원치료를 받고 퇴원 후 특별한 치료를 받지 않다가 재활치료를 위해 2017년 01월 17일에 본원으로 다시 입원하였는데, 2014년 06월 23일에 측정한 보행분석에서는 대칭적인 보행 양상을 보였으나 2017년 01월 19일 실시한 보행분석에서 편마비 보행 양상이 심해진 것이 확인되었다. 본 증례는 IRB 심의(WK IRB 17-1)를 거쳤으며 환자의 기본정보는 다음과 같다.
1) 성 명 : 조◯◯ (M/53)
2) 진단명 : Cerebral infarction(left. basal ganglia) (Fig. 1.)
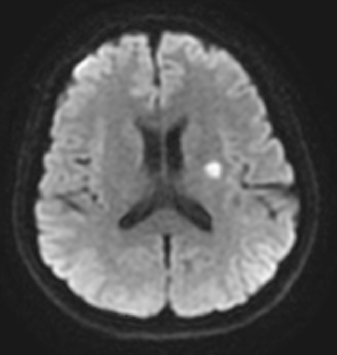
Diffuse weighted imaging (DWI) brain magnetic resonance image (MRI) representing the left basal ganglia infarction, which was performed at ◯◯ hospital on February 23, 2014.
3) 발병일 : 2014년 02월 22일
4) 주 소 : 우측 편마비
5) 현병력 : 2014년 02월 22일 21시경 발생한 우측 편마비를 주소로 ◯◯대학교병원 방문하여 촬영한 brain MRI & MRA상 뇌경색(Cb-inf. Rt. BG) 진단받은 분으로 2014년 03월 03일부터 2014년 06월 30일까지 본원에서 입원치료 받았으며, 이후 특별한 치료를 받지 않다가 2017년 01월 18일 재활치료 위해 다시 본원 입원하여 현재 치료 중이다.
6) 과거력
(1) 고혈압 (+) 뇌경색 진단시 확인
(2) 부정맥 (+) 2012년경 ◯◯대학교병원에서 진단
(3) 당뇨 (-)
7) 신경학적 검사
(1) 의식 수준(mental state) : 청명(alert)
(2) 동공 반사 검사(pupil reflex) : 정상(normal) /정상
(3) 경부 강직(neck stiffness) : 정상
(4) 롬버그 검사(romberg test) : 정상
(5) 손가락코검사(finger to nose test) : 정상
8) 치료내용
(1) 치료기간 : 2014년 03월 03일부터 2014년 06월 30일까지 본원에서 입원치료를 받고, 이후에는 특별한 치료를 받지 않았으며 2017년 01월 18일 본원에 재입원하여 치료 중이다.
(2) 침구치료 : 0.30×40 mm stainless steel(동방침구 제작소 일회용 호침)을 사용하였으며 2014년도 입원치료시에는 매일 2회(08:30, 15:30), 2017년 재입원시에는 매일 1회(08:30) 자침하였고, 유침시간은 20분으로 하였다. 취혈은 GV20(百會), (兩)EX-HN5(太陽), (右)ST4 (地倉), (兩)LI4(合谷), (右)TE5(外關), (右) LI11(曲池), (兩)ST36(足三里), (右)GB39(縣鍾), (右)GB40(丘墟), (兩)LR3(太衝)에 하였으며, 전침자극은 (右) TE5(外關), LI11(曲池), ST36(足三里), GB39(縣鍾)에 실시하였다.
(3) 한약치료 : 2014년도 및 2017년도 재입원시에 입원기간 동안 心適丸(丹蔘 17.5 mg, 龍腦 0.2 mg, 三七根 3.4 mg)을 하루 10환씩 3회 복용하였다.
(4) 양약치료 : 2014년 02월 23일 ◯◯대학교병원에서 뇌경색 진단을 받은 뒤 엘리퀴스정 5 mg 2T#2, 글리아타민정 2T#2, 코다론정 1T#2, 알비스정 2T#2, 콩코르정 2.5 mg 1T#1, 알닥톤필름코팅정 25 mg 0.5T#1, 듀오웰정 40/10 mg 1T#1, 후릭스정 0.5T#1를 지속적으로 복용하였다.
(5) 재활치료 : 2014년도 입원치료시에는 운동치료(functional electrical stimulation, bobath’s neurodevelopmental technique, gait training)와 작업치료(complex occupational therapy, special occupational therapy, activities of daily living training)를 평일 중에는 하루 2회, 토요일에는 하루 1회씩 실시하였고, 일요일에는 실시하지 않았다. 2017년도 재입원시에는 일요일을 제외하고 운동치료를 매일 1회씩 실시하였고, 작업치료는 실시하지 않았다.
2. 측정 장비 및 측정 변수
1) 기립시의 안정도 및 보행능력의 평가
대상자의 기립시와 보행시의 안정도를 평가하기 위해 treadmill gait analysis 장비(Zebris Co. Ltd FDM-T)를 사용하여 대상자의 기립시 질량중심(center of pressure, COP)의 변동과 treadmill 위에서 걸을 때의 보행양상을 분석하였고, 이를 통해 질량중심의 변동면적(COP area), 평균 체중부하 분배(average load distribution), 좌우의 한 발짝 길이의 비(step length ratio), 좌우의 입각기의 비(stance phase ratio, ST ratio), 좌우의 유각기의 비(swing phase ratio, SW ratio), 좌우대칭성(lateral symmetry) 측정치를 얻었다.
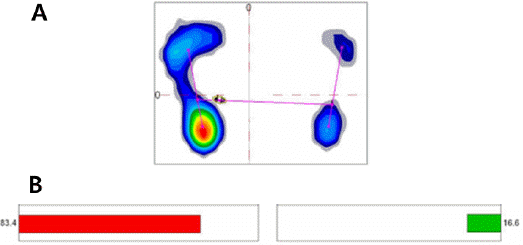
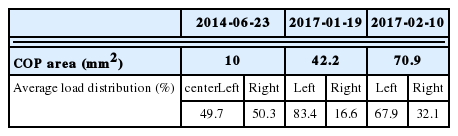
질량중심의 변동면적의 조작적 정의(operational definition)는 “질량중심 이동선의 95% 형태를 포함하는 가장 작은 타원의 면적(mm2)”이다5 (Fig. 2A). 기존의 연구들6-8에 따르면 자세유지 및 균형능력이 향상될수록 질량중심의 변동면적은 감소하게 된다. 평균 체중부하 분배는 기립시에 좌우발에 각각 걸리는 체중부하를 퍼센트로 나타내는 수치(Fig. 2B)이며 좌우발에 걸리는 체중부하가 50:50일 경우 가장 이상적인 것으로 본다9.
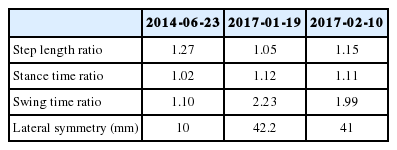
한 발짝 길이는 한쪽 발짝의 뒤꿈치(heel)에서 다른 쪽 발짝의 뒤꿈치까지의 간격을 의미한다. 좌측 한 발짝 길이(left step length)는 우측 발짝의 뒤꿈치에서 좌측 발짝의 뒤꿈치까지의 간격을 의미하고, 우측 한 발짝 길이(right step length)는 좌측 발짝의 뒤꿈치에서 우측 발짝의 뒤꿈치까지의 간격을 의미한다. 입각기(stance phase)는 보행 중 발이 땅에 닿아 있는 시기를 의미하고, 유각기(swing phase)는 발이 땅에 닿지 않은 시기를 의미한다10. 보행변수의 비는 크기가 더 큰 보행변수를 분자로 취하여 계산하였으며, 비가 1에 가까울수록 더 대칭적임(symmetrical)을 의미한다. 캐나다의 한 연구11에 따르면 81명의 건강한 집단에서의 좌우 입각기의 비의 평균은 1.02±0.02, 유각기의 비의 평균은 1.02±0.02이었으며, 161명의 뇌졸중 환자 집단에서의 좌우 입각기의 비의 평균은 1.09±0.10, 유각기의 비의 평균은 1.24±0.34, 입각기/유각기의 비의 평균은 1.38±0.53이었다.
좌우대칭성(lateral symmetry)은 보행시 질량중심이 좌측 혹은 우측으로의 치우침 정도를 나타내는 변수이다. (+)값이 클수록 질량중심이 우측으로 치우친 것이고, (-)값이 클수록 좌측으로 치우친 것으로 0에 가까울수록 보행이 좌우대칭을 이룬다는 것을 의미한다9.
2) 운동기능 및 일상생활능력의 평가
환자의 운동기능은 manual muscle test(MMT)12와 Motricity index(MI)13를 통해 평가하였고, 환자의 일상생활능력은 modified Barthel index(MBI)14를 통해 평가하였다.
3. 측정 방법
본원에서는 보행의 향상 능력 및 운동기능 등을 평가하기 위하여 아래와 같은 검사를 정규 치료과정에 포함시켜 정기적으로 시행하고 있다.
1) 기립시 질량중심의 변동, 평균 체중부하 분배
기립 시 질량중심의 변동과 평균 체중부하 분배는 대상자가 treadmill의 measurement platform 위를 맨발로 올라가 잠시 동안 서 있게 하여 측정환경에 적응하도록 한 뒤 측정하였다. 두 변수를 측정하는 동안 주변은 정숙을 유지하고 대상자는 먼 곳을 응시하고, 허리를 자연스럽게 세운 채, 양팔을 몸통 옆으로 자연스럽게 내리고 treadmill의 중심선에서 같은 거리로 양 발을 어깨 넓이로 벌린 기립 상태를 1분간 유지하였다. 상기과정은 숙련된 한의사 2명에 의해 실시되었다.
2) 좌우의 한 발짝 길이의 비, 좌우의 입각기의 비, 좌우의 유각기의 비, 좌우대칭성
대상자는 기립시 질량중심의 변동을 측정한 후에 treadmill의 measurement platform 위를 몇 차례 걷는 연습을 통해 treadmill gait 환경에 적응한 뒤에 측정하였으며, measurement platform 아래에 설치된 압력판(force plate) 위를 걸을 수 있도록 발의 위치와 간격을 조절하여 시행하였다. 상기과정은 숙련된 한의사 2명에 의해 실시되었다.
3) Manual muscle test, Motricity index, modified Barthel index
MMT와 MI는 숙련된 한의사 1명에 의해 병실에서 평가되었으며, MBI는 본원 작업치료실에서 숙련된 작업치료사 1명에 의해 평가되었다.
III. 결 과
1. Stance report
2014년경 본원 퇴원 후 특별한 치료를 받지 않는 동안 기립시 질량중심의 변동과 평균 체중부하 분배 모두 악화되었다. 2017년경 본원 입원치료를 다시 시작하면서 평균 체중부하 분배가 개선되었으나 기립시 질량중심의 변동은 더 커졌다.
2. Gait report
2014년경 본원 퇴원 후 특별한 치료를 받지 않는 동안 좌우의 한 발짝 길이의 비, 좌우의 입각기의 비에 비해 특히 유각기의 비와 좌우 대칭성이 악화되었으며 2017년경 본원 입원치료를 다시 시작하면서 좌우 대칭성은 큰 변화를 보이진 않았으나 유각기의 비는 개선을 보였다.
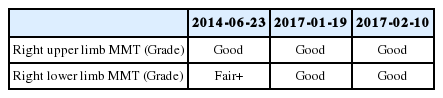
3. Manual muscle test(MMT)
2017년경 본원 재입원시에 측정한 우하지의 MMT Grade가 Good으로 측정되어 2014년경 본원 퇴원시 Grade가 Fair+였던 것에 비해 소차 개선된 것으로 평가되었으며, 이후 측정에서는 특별한 호전과 악화 없이 우상하지 모두 Grade가 Good으로 유지되었다.
4. Motricity index(MI)
2017년경 본원 재입원시에는 우측 발목의 MI가 25점으로 측정되어 2014년경 본원 퇴원시 19점이었던 것에 비해 소차 개선된 것으로 평가되었으며, 이후 측정에서는 특별한 호전과 악화 없이 우상하지의 MI 모두 비슷한 정도로 유지되었다.
IV. 고 찰
본 증례에서는 2014년경 뇌졸중 발병하여 본원에서 재활치료를 받고 퇴원한 뒤 별다른 치료를 받지 않고 지내다가 2017년경 본원을 재방문한 환자의 상태를 평가하여 비교하였고, 다음과 같은 결과를 얻었다. 첫째, MMT, MI, MBI에서는 큰 변화를 보이지 않았다. 둘째, 보행변수에서는 악화된 소견을 보였는데, 특히 기립시 질량중심의 변동과 평균 체중부하 분배, 보행시의 유각기의 비와 좌우 대칭성이 악화된 양상을 보였다. 셋째, 악화된 변수들 중 기립시 평균 체중부하 분배를 제외한 나머지 변수들은 약 1개월간 재활치료를 받더라도 큰 개선을 보이지 않았다.
본 증례에서 환자의 기립시 질량중심의 변동이 커진 것과 평균 체중부하 분배가 좌측으로 치우친 것은 기립시의 불안정성이 커진 것을 의미하며, 보행변수에서 유각기의 비가 1로부터 멀어지고 좌우 대칭성을 나타내는 수치가 0으로부터 멀어진 것은 보행의 비대칭성이 커졌음을 의미한다. 본 증례의 결과에서 직접적으로 언급하지는 않았지만 2017년도 본원 재입원시 측정한 modified ashworth scale15에서 score 1로 측정되어 기립시의 불안정성과 보행시의 비대칭성이 커진 것이 근육강직(muscle spasticity)에 의한 현상으로 보기는 어려울 것으로 사료된다. 2017년 02월 10일에 평가한 기립시 평균 체중부하 분배는 2017년 01월 19일의 수치에 비해 개선을 보였지만 질량중심의 변동은 오히려 악화를 보였는데, 이것은 질량중심이 상대적으로 환측으로 이동하면서 불안정성이 커졌기 때문인 것으로 추측된다.
본 증례의 제한점은 다음과 같다. 대상자의 악화된 보행 양상이 뇌졸중 재발 혹은 척추질환에 의한 것이 아님을 영상의학적으로는 확인하지 못했다는 점이다. 하지만 대상자의 MMT와 MI, 그리고 MBI에서 특별한 악화소견을 보이지 않았고 신경학적 검사에서도 특이소견은 없었기 때문에 뇌졸중 재발의 가능성은 낮은 것으로 보이며, 요통이나 하지 방사통 등의 척추질환을 의심할만한 소견도 없었기 때문에 척추질환에 의해 보행 양상이 악화되었을 가능성 역시 낮은 것으로 보인다.
본 증례에서는 객관적으로 변수들을 평가한 1례만을 보고하였지만, 현재 본원에는 본 증례의 대상자처럼 MMT와 MI, MBI 등의 변수에는 큰 변화가 없으나 보행이 더 불편해졌다고 호소하는 환자가 상당수 방문하고 있어 향후 이들을 대상으로 하여 좀 더 규모가 크고 통제된 연구가 시행된다면 발병일로부터 6개월 지난 시점에도 정기적 지속적인 재활치료가 중요함을 명확하게 보여줄 수 있을 것으로 사료된다.
V. 결 론
뇌졸중 환자의 증상이 회복되었더라도 지속적인 관리가 없을시 악화될 수 있고, 일단 악화되면 재회복이 쉽지 않으므로 뇌졸중 발병일로부터 6개월이 지난 시점에도 운동기능의 유지를 위해 재활치료가 시행될 필요가 있다.