I. 서 론
궤양성 대장염은 원인불명의 비특이적 염증성장질환으로, 20대에서 주로 발생하며 남녀의 발생비율은 1:1로 성별에 따른 발병차이는 없는 것으로 알려져 있다1. 임상증상은 혈성 설사를 주증으로 하여 설사, 복통, 발열, 권태감을 호소하고, 대장천공, 대량출혈, 대장 협착, 대장염 같이 외과적 처치가 요구되는 합병증과 간담도 질환, 점막피부질환, 관절증상, 골다공증의 장관이외의 합병증이 동반된다.
치료는 약물요법이 행해지고 관해상태를 유도하여 유지하면서 합병증 발생을 억제하며 삶의 질을 향상시키는데 있다2. 궤양성 대장염의 한방치료도 환자의 임상증상에 근거할 때 腸澼, 便血, 腹痛, 積聚, 休息痢, 久痢, 泄瀉, 久瀉에 해당되며 약물요법이 주로 사용된다3.
한약처방의 실험연구에서는 黃連解毒湯이 선와와 표면 상피의 재생 속도를 빠르게 하고 점막 하 부종 감소 및 점막부위 림프소절 감소를 촉진하며4, 消炎整腸湯은 대장의 길이 회복과 대장점막의 조직학적 소견을 호전시킨다고5 하였다. 薏苡仁 추출물은 LPS로 유도된 iNOS와 COX-2 mRNA를 억제하여 대장 조직에서 염증 세포의 침식과 침윤을 감소시킨다6고 보고되었다. 임상 경험으로는 芍藥湯加味方7, 導滯湯8, 加減惜紅煎9, 當歸和血散加味方, 加味錢氏白朮散10이 임상증상을 호전시키는 것으로 보고되었으며, 체질치료를 통한 경험이 보고된 것은 없다.
본증례는 체질에 근거한 식이요법, 생활요법, 약물요법을 장기간에 걸쳐서 시행하여 궤양성 대장염에서 유효한 결과를 얻었기에 보고하는 바이다.
II. 증 례
1. 증례환자
1) 환 자 : 송◯◯
2) 성 별 : M/14
3) 발병일 : 2012년 7월경
4) 진단명 : Ulcerative colitis
5) 주소증
(1) 복 통 : 복부 불편감이 지속되며 간헐적으로 쥐어짜는 듯한 통증
(2) 설사, 점액변, 혈변 : 1일 4~5회. 활변으로혈변과 점액변이 섞여서 나온다.
6) 과거력 : 별무소견
7) 가족력 : 별무소견
8) 현병력 14세 남아 환자로 2012년 7월 설사, 점액변, 혈변이 지속되어 2012년 8월 10일 서울지역 모병원에서 궤양성대장염을 진단 받았다. 2012년 8월 10일부터 2012년 12월까지 임상증상의 정도에 따라 입원과 외래를 통하여 약물치료를 하면서 증상 호전되던 중 11월에 다시 심해지고 약물사용에 따른 췌장염과 골수억제로 의심되는 탈모와 안면 부종으로 사용하던 양약을 2개월에 걸쳐서 감량하면서 중단하였다. 양약사용을 중단 후에는 한방치료를 선택하여 타 한의원에서 증상에 근거하여 2014년 5월까지 치료 받았다. 한방치료를 받는 도중에는 추적검사를 하지 않았다. 환자의 증상은 복통, 설사, 점액변, 혈변으로 정상적인 학교생활을 유지하기 어렵다고 하였다.
2. 체질진단 ≪四象醫學性理臨床論≫11에 준하여 體形氣像, 容貌詞氣, 설문지조사, 약물반응에 근거하여 太陰人肝受熱裏熱病으로 진단하였다.
1) 體形氣像 : 골격이 튼실하고 팔목, 발목이 굵으며 복부둘레가 큰 편
2) 容貌詞氣 : 얼굴 모양에서는 이마가 넓고 편평하였고, 코가 크고 눈은 약간 쳐진 듯하며 피부가 두껍고 탁함. 목소리도 약간 느린 듯하고 안정적
3) 性質材幹 : 대화시 성격은 신중한 편이였고 느긋한 느낌을 주었으며 참을성이 강한 편
4) 素 證
(1) 食慾⋅消化 : 식욕 양호하며 소화는 잘되는 편으로 장명이 잦음.
(2) 口渴⋅飮水 : 평소 물을 잘 마시지 않는 편으로 갈증을 느끼지는 않음.
(3) 大 便 : 하루 4-5회 가량 복통을 동반한 血便과 滑便
(4) 小 便 : 하루 4-5회로 배뇨는 양호
(5) 汗 出 : 땀을 많이 흘리는 편은 아니며 手足發汗 정도는 보통
(6) 寒 熱 : 손발이 간혹 찬 편
(7) 性情偏急證 : 표현이 솔직하고 느긋한 느낌으로 참을성이 강함.
(8) 기 타 : 감기는 목이 먼저 붓고 열이 나는 편이고 기침 콧물을 동반하는 경우가 많다. 열에 민감하게 반응하는 증상은 없음.
5) 약물반응
(1) 獨活地黃湯加石膏 3 g을 투여한 경우 입이 마르다고 하였다.
(2) 太陰調胃湯을 복용 후 대변을 잘 보지 못하며 점액변만 나오며 열도 나고 감기기운을 호소하였다. 太陰調胃湯의 반응에 근거하여 肝受熱裏熱病으로 진단하였다.
3. 양방치료 2012년 8월 궤양성대장염 진단 받고, 사용된 양약은 다음과 같다. 환자는 2012년 12월 20일 solondo를 2개월에 걸쳐 감량하면서 모든 양약을 중단하였다.
1) 부신호르몬제
(1) Dexamethasone inj 3 mg(3회/일) IV - 2012년 8월 30에서 9월 2일, 2012년 11월 18일에서 12월 1일
(2) Solondo 10 mg(3회/일) PO
(3) Solondo 5 mg(3회/일) PO
(4) Solondo 3.5 mg(3회/일) PO
2) 자격요법제 : AZA(azathioprine) 2012년 8월 10일부터 2012년 8월 30일; bone marrow supression으로 중단
3) 조직세포치료 및 진단제
(1) Remicade(infiximab) 100 mg IVF 1st 2012년 9월 3일, 2nd 2012년 9월 17일, 3rd 2012년 10월 16일
4) 5-아미노살리실산(ASA)제제 : Pentasa SR(메살라진) 1000 mg(3회/일) PO
5) 항생제
(1) Flasinyl(Metronidazole) 250 mg(3회/일) PO
(2) Ubacillininj(Na 2.5 mEq/V 함유) 1650 mg (4회/일) IV
(3) Triaxoneinj(Na 3.0 mEq/V 함유) 1 g(2회/일) IVT
(4) Omnicef 100 mg(3회/일)PO
(5) Cefpiraninj 1 g(2회/일) IVH
6) 정장제 : Medilac-S powder 1 g 3회/1일 PO
7) 제산제 : Tagamet(Cimetidine) 200 mg 3회/1일 PO
8) 진경제 : Flospan sol 10 ml(3회/일) PO
9) 해열진통소염제 : Tylenol-ER 1300 mg 3회/일 PO
10) 췌장염
(1) Foy(호이주; 췌장염) in 600 mg(1회/일) IVF
(2) Foipan(분류되지 않는 대사성약물; 췌장염, 역류성식도염) 200 mg(3회/일) PO
(3) Ulistininj(순환계용약; 급성순환부전, 급성췌장염) 10만 IU(1회/일), 2만 IU(1회/일) IVF
11) 비타민, 미량원소, 단백아미노산제제
(1) Smofkabivenperiinj(단백아미노산제제) 1448 ml (1회/일) IVF
(2) Furtmaninj(혈액 및 체액용제; 미량원소 보급) 0.5 ml(1회/1일) FM
(3) MVI inj(혼합비타민제) 5 ml(1회/일) FM
(4) Trophamineinj 6%(단백아미노산제제) 200 ml (1회/일) IVF
12) 기 타
(1) Uceraxsyr(hydroxyzine; 정신신경용제) 10 mg (3회/일) PO
(2) Rhinathiol(진해거담제) 500 mg(3회/일) PO
(3) Synaturasyr(진해거담제 10 ml(3회/일) PO
(4) Peniramin(항히스타민제) 2 mg(3회/일) PO
4. 한약치료 太陰人肝受熱裏熱病에 준하여 사용하였다. 2첩을 3회로 나누어 매회 120 cc씩 식후 30분에 복용하게 하였다. 熱多寒少湯을 基本方으로 사용하고, 상기도 감염이 있을 경우는 葛根解肌湯을 사용하였다. 두 가지 처방을 동시에 사용하지는 않았다.
1) 熱多寒少湯 : 葛根 12 g, 黃芩 6 g, 藁本 6 g, 蘿葍子 3 g, 桔梗 3 g, 升麻 3 g, 白芷 3 g
2) 葛根解肌湯 : 葛根 9 g, 黃芩 4.5 g, 藁本 4.5 g, 桔梗 3 g, 升麻 3 g, 白芷 3 g
3) 藥物加減 : 熱多寒少湯에는 腹痛에 皂莢, 大黃, 泄瀉에는 樗根白皮, 肝氣鬱結에 使君子, 呼散之氣 보강에 鹿茸을 가감하여 사용하였다. 葛根解肌湯에는 潤肺하는 杏仁, 桑白皮, 枇杷葉, 白果를 가감하여 사용하였다.
5. 환자의 임상증상 경과 : PUCAI(Paediatric Ulcerative Colitis Activity Index)12 궤양성 대장염 남아 환자의 경과관찰은 PUCAI점수를 산정하여 증상의 정도를 판단하고 치료에 활용하고 있다. 2012년 8월부터 2012년 12월까지 환자는 PUCAI 점수가 35점 이하인 경우는 외래치료를 하고 35점 보다 높은 경우는 입원치료를 받았다. 2012년 8월 10일 PUCAI 25점으로 시작되어 2012년 9월 3일은 50점으로 증가되었다. 입원하면서 Remicade(infiximab)요법을 받으면서 9월 17일 PUCAI점수는 0점이 되었고 10월 16일까지는 5점으로 안정되었으며, 치료도중 호중구 감소로 역격리한 후 추적검사에서 상승하여 퇴원하였다. 11월 4일경부터 설사가 4-5회로 증가되면서 상기도 감염증상(기침, 콧물, 노란가래)으로 11월 7일 다시 입원하였다. PUCAI 점수도 55점으로 상승되었다. 11월 7일부터 12월 1일까지 입원중 Pentasa 복용에 의한 급성췌장염 발생 진단받았고, Remicade 사용 후 재발한 것인지 여부를 확인할 수 없으며, 탈모는 azathioprine에 의한 골수억제에 의한 것으로 의심된다고 하였다. 입원기간동안 궤양성대장염, 급성췌장염 치료를 받았으며, 퇴원시 PUCAI 점수는 55점이였다. 2012년 12월 20일 steroid 사용을 감량하면서 양방치료를 중단하였다. 이후 본원에 내원하기 전까지 타 한의원에서 1년 6개월 치료를 받았으나 증상의 호전이 없었고, 일상생활로 학교에 다니기 힘들 정도라는 호소를 하면서 본원에 내원하였다. 타 한의원에 다닐 때 추적검사는 시행하지 않았다. 2014년 5월부터 본원에 내원 당시 PUCAI 점수는 35점에 해당되었다. 치료는 체질식이와 약물치료를 시작하면서는 주증에 대한 증감을 기록하였고, 2015년 1월 27일, 2016년 2월 15일, 2017년 7월 25일 궤양성 대장염을 진단하고 입원 치료했던 병원에서 추적검사를 하였다. 2015년 양방병원의 증상과 검사결과에 근거한 PUCAI 점수는 0점이며, 2016년 2월 15일 점수는 0점이다. 2017년 7월에는 대장내시경을 재검하여 궤양성대장염이 소실되었고 melanosis 소견만 나타났다. 본원 외래에서 치료과정중 환자의 임상증상의 증감에 근거하여 PUCAI 점수를 산정하였다(Table 1).
Table 1
PUCAI Score Change
6. 간기능검사 약물복용중 한약사용에 의한 간세포 손상 유무를 파악하기 위해 AST와 ALT를 주기적으로 측정하였다. 사용된 측정기기는 파이오니아TM(제조원-(주)인포피아)로 정상 참고 수치는 40(mg/dL) 이하이다. ALT가 50 mg/dL으로 1회, AST가 68, 54 mg/dL로 2회 상승이 있었다.
7. 신장과 체중의 변화 2012년 8월 신장은 151.0 cm, 체중 45.0 kg이었고, 2016년 6월 18일 측정한 키는 172.4 cm 몸무게는 66.9 kg, 2017년 8월 12일 키 174.4 cm, 체중 73.5 kg이다.
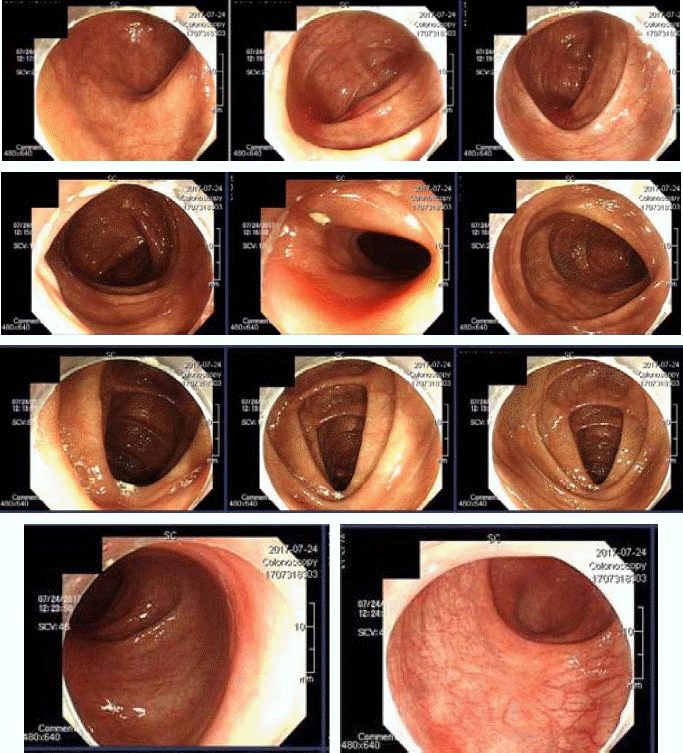
8. 대장 내시경 검사와 사진
1) 2012년 8월 10일 First Colonoscopy(Fig. 1)
(1) 판독결과 : Ulcerative colitis, active, diffuse
(2) 조직검사
A. Asceding colon;
1. Chronic colitis, active
2. Indefinite for dysplasia
B. Transverse colon;
1. Chronic colitis, active
2. Indefinite for dysplasia
C. Desendingcolon;
1. Chronic colitis, active
2. Indefinite for dysplasia
2) 2017년 7월 24일 Follow up Colonoscopy(Fig. 2)
(1) 판독결과
① Ulcerative colitis on remission
② Mucosal healing status
③ R/O melanosis coli
(2) 조직검사
A. Asceding colon;
1. Chronic nonspecific inflammation
2. Melanosis coli
B. Transverse colon;
1. Chronic nonspecific inflammation
2. Melanosis coli
C. Sigmoid colon;
1. Chronic colitis, minimally active
2. Melanosis coli
III. 고 찰
궤양성 대장염은 반복적으로 발생하는 난치성 장 질환으로 임상에서는 복통, 설사, 농혈, 점액변이 주요한 증상이며, 병변은 점막 및 점막 하층에서 주로 나타난다13. 최근 소아청소년기에도 발생 빈도가 증가되고 있다. 합병증은 전형적인 임상 증상과 함께 독성 거대결장, 장협착, 장천공, 대장암 등의 장내합병증과 간담도, 관절, 피부, 안구 등에서 다양한 장외 합병증도 초래할 수 있다1,14.
궤양성 대장염 치료의 목표는 증상과 점막의 염증을 호전 시켜 관해를 유도하고 가능하면 오랜 기간 동안 관해를 유지 하여 환자의 삶의 질을 높이는 것이다. 소아청소년의 궤양성 대장염의 치료는 성인의 치료와 기본적으로 동일하나 염증이 활성화 되는 경우에 신체 성장이 지연 될 수 있으므로 치료 기간 중에도 신체 성장과 사춘기 발현의 지연 여부를 관찰하여야 한다. 치료의 목표는 질병의 활성도 감소 뿐 아니라 성장을 지속시키는 것 까지 포함된다. 사춘기 소아에서는 치료에 대한 순응도가 더 낮기 때문에 중증도 뿐 아니라 병변의 특성, 위치, 범위 등을 판단하여 영양치료, 약물, 수술치료 등 여러 치료 중 적절한 치료를 선택해야 한다13.
궤양성대장염의 표준적인 서양의학적 약물치료로 스테로이드, 면역조절약물이 사용되고 있으나 환자의 20~40%는 약물치료에 실패하거나 부작용으로 대장절제술을 받게 되며15 완치를 기대하기 어렵다. 또한 약물의 장기간 투여 시 구역, 구토, 소화불량, 식욕부진, 두통의 다양한 부작용 발생과 내성이 초래될 수 있어 임상적 활용에 한계를 가지고 있다16. 최근에는 부작용이 적으면서도 대장염에 효과적인 후보 약제를 한약을 포함한 천연물질에서 개발하고자 하는 노력이 시도되고 있다17.
본 증례의 환자는 2012년 8월 궤양성 대장염을 진단 받고 2012년 12월까지 양방치료를 받다가 중단하였다. 환자는 PUCAI 점수를 기준으로 35점 이상에서는 입원치료를 받고 35점 이하에서는 외래진료를 받았다. 환자는 Remicade 치료에 반응하여 9월에는 0점 10월에 5점을 유지하였으나 11월 다시 증상이 심해지면서 PUCAI 점수는 55점으로 상승하고 약물사용에 의한 췌장염과 약물의 골수부전에 의한 탈모 의심 진단 받았고, 췌장염과 스테로이드 요법을 받으며 PUCAI 점수 호전 없이 퇴원하였다. 퇴원 후 증상호전은 없이 외래로 사용하던 스테로이드를 2개월에 걸쳐 감량하면서 양약 사용을 중단하였다. 이후 환자는 한의원에서 한방치료를 1년 6개월간 받았으나, 증상이 호전되지 못하고 반복되면서 학교에 다니는 것이 힘들 정도가 된 상태에서 본원에 내원하였다.
체질요법은 체질진단이후 체질에 따른 식이요법, 생활요법, 약물요법을 지도할 수 있으며, 체질치료가 正氣를 도와 邪氣를 제거하는 방법으로 이용되어, 장기간 치료가 요하는 질병에서 적용하는데 유리하다. 체질진단은 ≪四象醫學性理臨床論≫11 근거하여 太陰人으로 판단하였다. 약물반응에서 獨活地黃湯加石膏 3 g을 투여한 경우 입이 마르다고 하였고, 胃脘受寒表寒病에 근거한 太陰調胃湯을 사용하였으나 복용 후 상열감이 심해지고 증상 호전이 없었다. 약물반응을 참고하여 환자를 太陰人肝受熱裏熱病肝熱肺燥證으로 진단하여 熱多寒少湯을기본방으로 사용하였다. 약물 가감은 복통의 변화 양상, 상기도 감염 여부, 대변양상에 근거하여 사용하였고, 기준은 ≪四象醫學性理臨床論≫11에서 언급된 太陰人藥物에 준하여 사용하였다.
궤양성 대장염에서 증상이 악화될 때 식이요법이 중요한 것으로 알려져 있다1,18. 입원하여 치료하게 될 때는 저잔류식이 권유되고 있지만1, 완해기에서는 식사내용이 악화위험을 줄인다는 연구는 없다. 사상체질의학에서 체질에 따른 음식분류는 음식물의 氣味論적인 기준과 경험을 바탕으로 분류하고 있다18. 본 증례에 적용된 체질 음식은 ≪四象醫學性理臨床論≫11에서 제시한 체질 음식에 기준하였다. ≪四象醫學性理臨床論≫에서 제시된 太陰人에 좋은 음식은 멥쌀, 수수, 율무, 감자, 콩, 마, 무, 옥수수, 밤, 설탕, 도라지, 연근, 은행, 보리, 쇠고기, 사슴, 우유, 호박, 칡, 칡순, 살구, 배, 수박, 오징어, 호두, 잣, 치즈이다11. 본 증례의 환자는 카레, 돼지고기, 새우, 초콜릿 섭취 후 복통이 증가되는 증상이 있었으며, 체질음식에 근거하여 복용을 제한시켰다.
처방은 熱多寒少湯을 基本方으로 사용하였다. 약물가감은 腹痛에는 濕熱을 제거하는 皂莢, 大黃, 泄瀉에는 樗根白皮를 첨가하였고, 심리적 긴장으로 인한 肝氣鬱結로 腹痛이 심화되었을 경우 使君子를 첨가하였다. 폐의 呼散之氣를 보강할 목적으로는 鹿茸을 사용하였다.
熱多寒少湯처방중 黃芩은 약인성 간 손상을 유발 시킬 가능성이 알려져 있으며19, 장기간의 약물사용으로 유발될 수 있는 간 손상을 추적하기 위하여 AST 및 ALT 검사를 시행하였다. 환자는 2017년 8월까지 38개월 동안 장기간 약물을 사용하고 있으나, 치료기간동안 본원에서 시행한 혈액검사에서 ALT(정상<40 mg/dL)가 50 mg/dL으로 1회 AST(정상<40 mg/dL)가 68, 54 mg/dL로 2회에 걸쳐서 일시적인 상승이 있었다. 이때 환자가 간과 연관된 임상증상을 호소하지 않았고, 혈액검사에서만 정상보다 높게 나왔다. 처방을 바꾸지 않고 투여하면서 추후 조사하였는데 정상으로 회복하였다. AST는 약인성간손상 진단기준의 항목이 아니며, ALT는 정상보다 2배 이상 높은 경우 의심하는데20 본 증례의 환자에서는 진단기준에 미치지 못하였다.
기침, 콧물, 가래를 호소하는 상기도 감염에서는 熱多寒少湯을 중단하고 葛根解肌湯을 기본방으로 사용하였다. 약물의 가감은 潤肺 작용을 하는 杏仁, 桑白皮, 枇杷葉과 鎭咳작용을 하는 白果를 증상에 따라 가미하였다. 상기도 감염시에는 대변횟수와 복부불편이나 복통이 증가되는 양상이었고, 상기도 감염이 지나가면 대변횟수와 복부불편증상은 해소되었다.
소아 청소년 궤양성 대장염 환자는 PUCAI 점수에 근거하여 치료의 방향과 경과를 관찰하게 된다. 본 증례의 환자는 처음 궤양성 대장염을 진단 받았을 때는 25점이었으며, 양약으로 치료 4개월에서 PUCAI 점수가 0점과 5점으로 안정되었지만, 한달 후 다시 55점으로 증가하였고, 약물 부작용으로 췌장염과 탈모가 발생하면서 양방치료를 중단하게 되었다. 한방치료로 전환하고 나서 1년 6개월간 치료하였지만, 임상증상은 호전이 없었다. 본원에 내원시 환자의 증상에 근거한 PUCAI점수는 35점으로 입원과 외래치료의 경계성 점수에 해당되었다. 환자는 체질식사 지도를 받고, 약물치료를 받으면서 6개월이 지난 시점에서 PUCAI는 15점으로 감소하였다. 양방치료를 받던 병원으로 8개월 후 추적검사를 의뢰하였고, 병원의 자료에 근거할 때 PUCAI 점수는 0점이었다. 외래에서 환자가 간헐적으로 호소하는 증상에 근거할 때 18개월까지는 10점을 유지하였고, 18개월이 넘은 시점 이후로는 0점으로 유지되었다. 2015년과 2016년 추적검사에서 헤모글로빈과 염증반응에 대한 ESR 검사는 정상으로 진단되었다. 환자에게 대장내시경 추적검사를 권했으나 환자가 내시경에 대한 두려움을 호소하고 재발에 대한 두려움으로 현재까지 약물 치료를 지속하고 있다.
2017년 7월 대장내시경을 추적 검사한 결과 2012년에 보였던 궤양성 대장염 소견은 소실되었고, 결장흑피증(melanosis)을 진단 받았다. 결장흑피증은안트라퀴논계하제(下劑)의 상습 복용자에게 많은 것으로 알려져 있다. 환자에게 사용된 약물에서 안트라퀴논계를 함유하고 있는 大黃을 장기간 사용한 것에서 발생한 것으로 추정된다21. 다만 결장흑피증은 내시경적으로 진단되고 병적의의는 없는 것으로 되어 있다21.
임상증상의 변화는 PUCAI에 해당되는 항목을 점검하였다. 혈변은 초진시만 호소하였고 혈변이 중단된 이후로 1회 혈변과 점액변을 호소한 것을 제외하고는 현재까지 나오지 않고 있다. 점액변은 6개월이 지난 시점부터 줄었으며 점액변 없이 정상변을 본다고 하는 것이 늘었지만 간헐적으로 점액변을 호소하였다. 복통은 식이와 관련하여서는 새우, 초콜릿, 카레, 돼지고기 섭취 후 복통을 호소하였다. 상기도 감염이 발생했을 때는 기침, 가래, 콧물을 호소하였다. 치료 8개월 이후로는 점액변을 호소하지 않았고, 상기도 감염이 있을 때는 설사, 활변, 복통을 호소하였다. 치료 13개월 이던 2015년 6월 17일경 복통, 37.5도의 미열과 점액변을 9일간 호소하였다. 증상이 호전된 이후로는 현재까지 대변횟수는 하루 1-2회로 감소하여 유지되고 있다. 20개월이 넘게 되는 2016년에 들어서는 1-2주에 1회 정도 경미한 복통과 활변 이외에 증상 호소 없이 유지하고 있다.
소아 청소년의 치료에서는 성장과 사춘기의 성징에 대한 관리가 요구되는데, 2012년 8월 궤양성 대장염을 진단 받을 때 신장은 151.0 cm, 체중 45.0 kg, 2014년 5월부터 체질치료를 하면서 24개월이 지난 2016년 6월 18일에 키는 172.4 cm 몸무게는 66.9 kg, 38개월인 2017년 8월 12일 키는 174.4 cm, 체중 73.5 kg으로 정상적인 성장을 하였다. 환자에서 이차 성징과 관련한 이상증후는 없었다.
궤양성 대장염의 치료목표는 환자의 임상증상을 완해 시키고 완해요법을 지속적으로 시행하여 삶의 질을 향상시키는 것이다. 본 증례의 환자는 체질에 근거한 식이요법과 약물요법을 시행하여 PUCAI 점수가 0점으로 유지되며, 대장내시경 추적검사에서 한약복용에서 발생된 것으로 의심되는 결장흑피증을 제외하고 궤양성 대장염이 소실되는 판정을 받았다.
IV. 결 론
12세의 남자 환자로 6개월간 서양의학 약물치료와 1년 반에 걸친 한방치료에도 복통, 점액변, 혈변, 설사가 지속되었다. 본원 내원시 PUCAI가 35점인 상태에서 치료를 시작하여 6개월 안에서 경미한 상태인 15점으로 감소하고 18개월에 10점 상태를 유지하다가 그 이후로 0점으로 유지하고 있다. 38개월 동안 장기간의 약물사용에서 간과 연관된 증상을 호소하는 간 기능 이상은 없었다. 대장내시경 추적검사에서 한약복용에서 발생한 것으로 추정되는 결장흑피증을 제외하고 궤양성 대장염 소견이 없어졌다. 소아청소년기의 궤양성 대장염 환자에서 체질에 근거한 약물요법과 식이조절은 완해기를 유지하고 내시경 검사에서 궤양성 대장염이 소실되는 경험을 하였다.