加味歸脾湯으로 호전된 불면 환자 치험 1례
Abstract
Objective:
To report the effect of Gamiguibi-tang (加味歸脾湯) as a treatment for insomnia.
Methods:
An insomnia patient who scored 27 points for her insomnia severity index was enrolled in this study. She received oriental treatment with herbal medication (Gamiguibi-tang), acupuncture, and moxibustion for 1 month.
Results:
After treatment, sleep duration and sleep quality were improved. After the patient had taken Gamiguibi-tang, her score for the Pittsburgh Sleep Quality Index (PSQI) decreased from 21 to 9, and associated symptoms were also improved without taking sleeping pills.
Conclusions:
Gamiguibi-tang is effective for the treatment of insomnia. More clinical data and studies are required in patients suffering from insomnia.
Keywords: insomnia, Gamiguibi-tang, Korean medicine, insomnia severity index
I. 서 론
불면이란 정상적으로 수면상태를 유지하지 못하는 것으로 수면부족을 의미하는데, 수면시간 및 수면 후의 신체회복에 부조화를 나타낼 때 일반적으로 사용되는 용어이다. 또한 만성적으로 잠들기 힘들거나 쉽게 깬 다음에도 잠들지 못하는 형태로 나타나는 병적 상태를 말한다 1. 일반적으로 불면증이 한 달에서 6개월간 지속되면 단기불면증, 6개월 이상 지속되면 만성 불면증이라고 하는데, 통계에 따르면 성인의 30~40% 정도가 1년에 한 번 정도의 불면증을 경험하며, 그중에서 10~15%는 만성 불면증에 시달린다 2. 이러한 수면부족은 대부분의 인지 기능의 기본이 되는 주의, 작업기억 등의 저하, 대사성 호르몬의 균형파괴, 저항력 저하, 수명저하 뿐만 아니라 인지력 저하로 인한 안전사고 증가 등을 야기하는 것으로 밝혀졌다. 따라서 불면은 표면적으로는 심각한 문제가 아닐 수 있지만, 삶의 질을 낮추고 치명적인 건강 문제나 사고발생의 위험을 높여 환자 개인은 물론 사회경제적으로 중대한 영향을 미칠 수 있으므로 신중한 진단과 원인에 대한 적절한 치료를 제공해 주어야한다 3. 한의학에서는 불면증이 失眠, 不寐, 少寐, 無眠, 少睡, 不得臥, 不得眠으로 기록되어 있으며 4 수면의 기전을 ≪靈樞 大惑論≫ 5에서 ‘衛氣不得入於陰, 陰常留於陽, 留於陽則陽氣滿, 陽氣滿則陽蹻盛, 不得入於陰則陰氣虛, 故目不瞑矣. … 衛氣留於陰, 不得行於陽, 留於陰則陰氣盛, 陰氣盛則陰蹻滿, 不得入於陽則陽氣虛, 故目閉也.’라 하여 衛氣의 陰陽分 운행 여부가 수면각성의 생리적 현상이라고 하였으며 東醫寶鑑ㆍ夢問에서는 불면을 虛煩不睡, 魂離不睡, 思結不睡로 나누어 이에 대한 치료를 기록하고 있으며 6, 현재까지 불면과 관련한 한의학적 치험례로는 이 등 7의 수면시간과 歸脾湯의 상관도에 대한 연구, 엄 등 8의 수면장애의 치료에 加味溫膽湯을 활용한 연구, 허 등 9의 分心氣飮加減을 투여한 연구가 있으나 양방 수면제와 병용 하여 보조적으로 한약을 투여한 사례가 대부분 이었고 한약만을 단독으로 투여하여 치료 효과를 검증한 사례는 없었다. 본 증례에서 不眠을 주소증으로 하고 寒熱往來, 胸滿, 복부 불편감 전신을 옥죄어오는 듯한 이상감각 등을 부수증상으로 호소하는 환자에게 加味歸脾湯을 투여하면서 양방 수면제를 감량했음에도 유의한 치료 결과를 얻었기에 보고하는 바이다.
II. 환자 증례
성 명 : 김◯◯(여/만 34세) -
주소증
발병동기 및 발병일 : 2015년 9월경 환자 직장 업무 중 발생한 스트레스 이후 불면 및 제반증상 동반됨. -
과거력
가족력 : 조모-고혈압(Hypertension) 사회력 : 이한 사회력 별무함. 현병력 상기 환자 평소 상기 과거력 외에는 별무대병 하시던 중 상기 발병일에 직장에서 업무수행 중 발생한 스트레스로 불면 포함한 제반증상 발하여 자가 안정하던 중 증상 호전 미미하여 2016년 1월 23일경 local 신경정신과 외래진료 통하여 약물 치료받았으며 적극적인 한방치료 원하여 2016년 2월 29일경 본원 내과 외래 경유하여 입원하심. -
한의학적 초진소견
1) 식 사 : 식후 더부룩한 느낌을 쉽게 자각하며, 중완부 압통 동반 2) 대 변 : 하루에 무른 변을 2회 보며 스트레스 받는 상황에서 무른 변이 심화 3) 소 변 : 하루 4회로 보통 뇨색 4) 수 면 : 수면 중 쉽게 각성하며 수면제 복용 없이는 입면하기 어려움. 5) 월 경 : 불규칙이나 보통 30일에 1회, 5일간 지속, 생리양은 많은 편으로 생리통 동반하여 진통소염제 복용 6) 切 診 : 中脘部 壓痛, 腹部冷感, 脈細弦數 7) 기 타 : 手足汗, 口乾
입원기간 : 2016년 2월29일~2016년 3월 25일 -
검사소견
1) 활력징후 : 혈압 110/60 mmHg, 맥박수 72회/min, 호흡수 20회/min, 체온 36.8 °C 2) Chest X-ray : 비활동성 폐결핵 3) EKG : NORMAL SINUS RHYTHM, RATE 72 4) CBC : MCHC 34.4 g/dL LYM 16.0% EOS 8.6% BASO 0.1% 5) BC : AST/ALT 53/55(IU/L), HDL/LDL 90/69 (mg/dL), LDH 132(IU/L) 6) U/A : RBC 2+ Epitherial cell 2+ 7) Electrolyte : Within normal limit
-
치료내용
1) 韓藥治療 : 입원일부터 不思飮食, 思慮過度, 氣鬱 등의 증상에 따라 心脾兩虛로 변증하여 加味歸脾湯(Table 1)을 투약하였다. 또한 안정적인 수면을 도우기 위하여 17일부터 이틀간 酸棗仁丸(Table 2)의 엑스제를 투약하였다.
Table 1
Herb Medication (Gamiguibi-tang)
|
Herb name |
Botanical name |
Dose (g) |
|
當 歸 |
Angelicae Gigantis Radix
|
4 |
|
龍眼肉 |
Longanae Arillus
|
4 |
|
酸棗仁 |
Zizyphi Semen
|
6 |
|
遠 志 |
Polygalae Radix
|
4 |
|
人 蔘 |
Ginseng Radix Alba
|
4 |
|
黃 芪 |
Astragali Radix
|
4 |
|
白 朮 |
Atractylodis Rhizoma Alba
|
4 |
|
茯 神 |
Hoelen Cum Radix
|
4 |
|
木 香 |
Aucklandiae Radix
|
2 |
|
甘 草 |
Glycyrrhizae Radix et Rhizoma
|
3 |
|
生 薑 |
Zingiberis Rhizoma Crudus
|
5 |
|
大 棗 |
Zizyphi Fructus
|
4 |
|
柴 胡 |
Bupleurum falcatum
|
4 |
|
梔 子 |
Gardenia jasminoides Ellis
|
4 |
|
牧丹皮 |
Paeonia moutan Sims
|
4 |
Table 2
Herb Medication (Sanjoin-hwan)
|
Herb name |
Botanical name |
Dose (g) |
|
酸棗仁 |
Zizyphi Semen
|
6 |
|
人 蔘 |
Ginseng Radix Alba
|
4 |
|
茯 神 |
Hoelen Cum Radix
|
4 |
2) 針治療 : 동방침구제작의 0.25 mm×30 mm의 호침을 사용하여 초기에는 疏肝解鬱 및 補心, 安神 등의 목적으로 PC06(內關), IR03(太衝), LI04(合谷), ST36(足三里), CV17(膻中) 등을 배혈하여 1일 2회 시술하고 20분간 유침하였다. 3) 灸治療 : 食欲不振과 腹部冷 解消를 위한 補中의 목적으로 오전에 關元에 기기구술을 시행하였다. -
4) 복용중인 Western medication
(1) 스타넵틴정 12.5 mg(Sodium Tianeptine-정신신경용제) 1정씩 취침전 1회 복용(0-0-1) (2) 자나팜정 0.25 mg(Alprazolam-정신신경용제) 0.5정씩 하루 2회 복용(0.5-0-0.5) (3) 뉴프람정 5 mg(Escitalopram Oxalate-정신신경용제) 1정씩 취침전 1회 복용(0-0-1) (4) 졸피신정 10 mg(Zolpidem Tartrate-최면진정제 0.5정씩 취침전 1회 복용(0-0-0.5) (5) 명인페르페나진정 4 mg(Perphenazine-정신신경용제) 0.5정씩 취침전 1회 복용(0-0-0.5)
-
진단 및 치료효과 판정
1) Pittsburgh sleep quality index(PSQI) : Pittsburgh sleep quality index(이하 PSQI) 지난 한달간의 수면의 질과 그 방해를 측정 한다. 19개의 자기 평가 문제들로 구성 되어 있으며, 1) 주관적인 수면 질, 2) 잠들기까지의 시간, 3) 수면지속시간, 4) 수면의 효율성, 5) 수면방해, 6) 수면제사용, 7) 낮 동안의 역기능의 7개의 요소들을 측정한다. 7개 요소의 총점은 21점이고, 그 총점이 5점 이상이 되면 7개 요소 중 최소 2개의 요소 이상에서 심각한 수면 어려움을 겪고 있거나 3개 요소 이상에서 중등도의 어려움을 겪는다는 것을 뜻한다10. 2) Heart rate variability(HRV)의 측정 : 본 연구에서는 불면증을 비롯한 부수증상의 호전도과 관련된 치료전후의 자율신경계의 기능 평가를 위한 방법으로 heart rate variability(이하 HRV)를 활용하였다. HRV의 측정은 본 연구장비((주)메디코아, 심박수계, SA-6000)를 사용하였고 검사실에서 담당숙련 간호사가 측정하였다. 측정 방법은 환자를 편안하게 앉히고 충분히 안정시킨 뒤 좌우 손목과 발목 부위에 전극을 부착하고 부정맥 등을 제외한 심박수를 측정하였다. 측정 시간 동안 가능한 잡음을 없애기 위해 환자에게 말하지 않고 움직이지 않도록 지시하였다.
-
치료경과
1) 입원 1주(2016년 03월 01일~2016년 03 07일) 환자 입원 당시 수면 시간 일중 6시간 이하로 신경안정제 미복용할 경우에 수면 중 불안 및 심계항진이 발생하며 수면 중에 자주 각성한다고 했고 대화 중에도 불안해하는 모습 관찰되었으며 일중 별무 요인으로 흉부에 ‘답답하다’고 표현하는 느낌 3회 가량 자각하며 상열감 동반하여 ‘쫓기는 듯한’ 불안감 및 심계항진이 빈발하였다. 또한 평소 이러한 증상이 생길 경우 양 수부 및 족장부에 汗出 발생하며 소력감은 2-3시간 가량 지속된다고 하였다. 또한 매끼 식사량 일반 가정식 1/2 ea 가량으로 섭취량이 증가할 경우 복부의 불쾌감 및 痞滿感을 쉽게 자각하며 평상 시 배변 습관은 설사와 변비가 교대되는 양상으로 스트레스 상황에서 활변으로 대변 양상 변하는 경향성을 가지고 있었다. 환자 입원 1일 째에 하루 2회 복용하던 자나팜정 0.25 mg을 취침 전 1회로 용량을 줄여 투약하기로 하였다. 입원 3일째부터 복부 비만감 입원대비 20% 가량 완화 되었으며 식사량 또한 죽식 1 ea으로 증가되었고 과일 등의 간식 섭취에도 소화상태 양호하였다. 수면 상태는 점차 심계항진 및 불안감 자각하는 빈도는 줄었으나 여전히 수면 중 각성 및 淺眠에 대한 불편감은 호소하는 상태였다. 수면 중 각성 할 경우 수장부 및 등 쪽의 汗出 현상은 지속되었다. 2) 입원 2주(2016년 03월 08일~2016년 03 14일) 환자 스스로 양약 복용을 줄여가고자 하는 의지가 있어 2016년 3월 8일부터 취침 전 복용하던 스타넵틴정, 졸피신정, 명인페르페나진정 4 mg을 중단하였다. 입면시간이 10-30 min 가량 증가하였고 수면 중 각성 횟수가 1-2회로 증가하였지만 숙면하여 기상 후 피로감이 완화되었으며 불면에 대한 환자의 불안감 역시 30% 이상 감소하였다. 정신신경용제를 중단하였음에도 크게 금단 증상 호소하지 않아 추가적으로 2016년 3월 11일부터 뉴프람정 5 mg 역시 중단하였다. 복부불쾌감 양상은 입원대비 70% 이상 호전되어 식욕 증가하였으며 소화력 역시 양호하여 죽식에서 일반 병원식으로 변경하였고 환자가 추가적으로 먹는 간식량 역시 증가하였다. 또한 噯氣나 痞滿感은 식후 잠시 동안 발생하였으나 환자가 불편을 느끼지 않을 정도로 호전 보였다. 3) 입원 3주(2016년 03월 15~2016년 03 25일) 환자 2016년 3월 16일부터 취침 전 복용하는 자나팜 0.25 mg 1T 중단한 이후로는 양약 복용하지 않고 수면하였으며 보조적으로 본원 환제 酸棗仁丸을 17일부터 21일까지 복용하도록 하였다. 정신신경용제를 복용하지 않았음에도 평균 수면시간 6시간 10분으로 양호하였으며 입면까지 걸리는 시간 역시 15분가량으로 짧아졌으며 수면의 질 역시 호전 되었다. 환자 입원 중 무른변 발생하지 않았으며 복부불편감은 식후에 자각 하긴 하나 식사량 많아서인 것으로 생각되며 환자분 소화 장애로 인한 불편감은 입원대비 80% 이상 호전 자각하였다.
입원 전후의 PSQI 비교 환자의 PSQI 설문지 결과 입원 당시 21점으로 가장 낮은 단계에 속해 있었으나 퇴원일 검사 시 9점으로 호전도를 수치상으로 확인 할 수 있었다(Fig. 1).
Fig. 1
Comparison of PSQI score between before and after treatment. 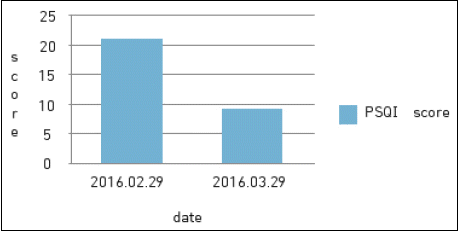
입원 전후의 HRV 비교 Mean HRT는 치료 전 94 cycle/min에서 치료 후 70 cycle/min로 안정되었고 SDNN은 치료 전 20.827 ms에서 치료 후 28.956 ms로, RMSSD는 치료 전 11.328 ms에서 치료 후 31.133 ms로 각각 유의하게 증가했다. 반대로 PSI 지표는 134.812에서 63.468로 유의하게 감소하였다. LF/HF ratio는 6.446에서 치료 후 0.782로 변화하여 자율신경의 전체적인 균형도가 호전되었다. 스트레스에 대한 신체 저항도 역시 입원 전 72에서 88로 유의하게 증가하였고, 심장 안정도는 입원 전 75.0에서 치료 후 91.3으로 정상범위 내로 안정되었다(Table 3).
Table 3
Comparison of HRV between Before and After Treatment
|
Character |
Before treatment |
After treatment |
|
2016-03-18 |
2016-03-18 |
|
Mean HRT* (bpm) |
94 |
70 |
|
SDNN** (ms) |
20.827 |
28.956 |
|
RMSSD (ms) |
11.328 |
31.133 |
|
PSI†
|
134.812 |
63.468 |
|
ApEn |
1.056 |
0.795 |
|
SRD |
0.970 |
0.989 |
|
Artifact |
0 |
1 |
|
TP (ms2)‡
|
619.466 |
6.429 |
425.270 |
6.053 |
|
VLF (ms2) |
225.735 |
5.419 |
148.143 |
4.998 |
|
LF (ms2) |
340.061 |
5.829 |
121.612 |
4.501 |
|
HF (ms2) |
53.671 |
3.983 |
155.515 |
5.047 |
|
Norm. LF (n.u.)§
|
86.369 |
43.883 |
|
Norm. HF (n.u.)§
|
13.631 |
56.117 |
|
LF/HF (n.u.) |
6.336 |
0.782 |
|
Stress endurance |
72/90-150 |
88/90-150 |
|
Physical stress |
121/50-110 |
102/50-110 |
|
Fatigue degree |
102.7/50-102.7 |
118.6/50-102.7 |
|
Cardiac stability |
75.0/90-150 |
91.3/90-150 |
III. 고 찰
睡眠은 인간생활에서 많은 부분을 차지하고 있고 심신의 근본적인 생명유지와 신체의 생리적 기능유지의 중요한 역할을 하고 있다 11. 睡眠障碍 중의 하나인 不眠症은 수면의 시작이나 유지가 어려워 충분한 수면을 취하지 못하거나 충분한 양의 수면을 취한 후에도 원기 회복이 안 되는 상태이며, 대개는 피로감 증가, 무력감, 주의 집중력 감소 등의 증상을 동반한다 3. 수면장애의 원인으로는 환경요소, 일주기 리듬의 혼란, 우울증과 같은 정신과 질환, 내과적 질환, 수면과정에 관련되는 문제, 동통, 약물관련 요소, 정신적 스트레스 등의 다양한 원인이 함께 작용하는 것으로 알려져 있다. 서양의학에서 불면증의 치료로는 수면환경요법, 행동 및 인지요법, 이완요법, 수면제한요법, 약물요법 등이 있지만 4 임상에서 불면증을 호소하는 환자에게 일차적으로 수면제를 처방한다. 하지만 수면제 복용은 치료동안 정상적인 수면단계에 변화를 가져와 수면의 질을 저하시키며, 낮 동안에도 수면제의 약효가 지속되어 주간활동에 지장을 초래하기도 한다. 복용을 중단한 뒤에는 불면증이 더 심해지기도 하며, 약물의존성이 생겨서 약을 쉽게 끊을 수 없게 될 수도 있다 2. 韓醫學에서는 不寐, 不睡, 失眠, 不得臥, 不得眠, 臥不安, 不得安寢 등으로 표현되고 있으며 12 일반적으로 不眠의 병리는 思結不睡, 營血不足, 陰虛內熱, 心膽虛怯, 痰涎鬱結, 胃不和 등으로 원인을 분류하여 13 補益心脾, 補血安神, 滋陰淸火, 養心溫膽, 祛痰淸神, 消滯和中하는 치법을 쓰고 주로 歸脾湯, 補血安神湯, 天王補心丹, 加味溫膽湯, 加味逍遙散, 祛痰淸神湯, 香砂養胃湯, 分心氣飮 등의 처방이 그동안 不眠의 상용처방으로 많이 활용되어 왔다 11. 특히 본 연구에서 사용된 歸脾湯은 宋代嚴의 濟生方 14에 최초로 수록된 처방으로, 체질적으로 평소 허약하고 안색이 창백하며 食慾不振의 증상이 있는 사람이 정신적 과로가 더하여 심신에 극도의 피로가 오고 몸의 倦怠, 盜汗, 不眠 등을 초래한 것을 치유함을 목표로 한다고 하였다 15. 歸脾湯 처방 구성은 白朮, 茯神, 黃芪 當歸, 龍眼肉, 遠志, 山棗 仁炒, 人蔘, 木香, 甘草, 生薑, 大棗로 처방 중에 人蔘, 黃芪를 君藥으로 하여 補氣健脾하고, 當歸, 龍眼肉을 臣藥으로 하여 養血和營하며, 君藥과 배합하여 益氣養血한다. 白朮과 木香을 사용하여 健脾理氣하고 補하되 滯하지 않게 하고, 茯神, 遠志, 酸棗仁 등은 養心安神케 함으로 함께 佐藥으로 하였으며, 甘草, 生薑, 大棗를 使藥으로 하여 和胃健脾하여 生化를 도우면 氣는 旺盛하여지고, 血은 充盈하여진다. 이와 같이 각 약물을 合用하면 心脾가 補益하게 되고 氣王生血하게 되어 失眠, 怔忡, 健忘 등의 諸證이 自愈하게 된다 16. 이러한 귀비탕의 효과는 항스트레스 효과 17, 생쥐의 과민반응 및 면역세포기능에 미치는 영향 18 등과 같은 실험적 연구를 통해 알 수 있다. 본 증례의 환자는 평소 허약하고 안색이 창백한 편으로 지속된 불면 증상으로 인해 피로감을 심하게 호소하고 있었고 食慾不振 및 소화불량과 같은 복부 불편감과 동반하여 多夢, 心悸 등의 心脾兩虛의 증상을 가지고 있어 勞心思慮와 神氣不足에서 비롯된 傷心脾한 病이라고 판단하였고 불면의 발병동기가 직장 생활에서 겪은 스트레스인 점과 寒熱往來, 胸滿 등의 肝鬱氣滯의 소견도 가지고 있었으므로 歸脾湯에 柴胡, 梔子를 가한 加味歸脾湯을 사용하였다. 梔子는 淸熱寫火하고 凉血解毒하는 작용을 하고, 柴胡는 解毒解熱, 疎肝解鬱 하는 효능이 있어서 加味歸脾湯은 歸脾湯을 써야하는 경우에서 熱的 증상이 더 뚜렷하게 나타났을 때 적용할 수 있다 19. 본 연구에서 환자 치료 전 후의 수면상태의 평가를 위하여 PSQI를 사용했다. PSQI는 최근 한 달간 수면의 질과 수면 중 불편 정도를 측정하는 자기보고식 질문지로 수면의 질을 점수화하여 불면의 심각도를 간편하게 계량화 할 수 있으며 수면 방해요인을 측정하는데 효과적인 도구 중 하나이다 10. 수면의 중요한 기능은 항상성의 회복인데 20 수면장애가 지속되면 인체의 회복기능을 담당하는 자율신경계의 교감신경과 부교감신경의 균형 및 활동이 영향을 받게 된다 21. 본 연구에서는 수면시간 이외에도 불면증이 신체에 미치는 영향을 수치적으로 정량화 할 수 있는 척도로써 HRV를 사용하여 자율신경계의 안정도를 객관적으로 측정하였다. HRV는 심전도 신호로부터 얻어진 심박변동을 power spectrum 분석하여 심장의 동방결절에 대한 교감신경 및 부교감신경계의 길항적인 조절 작용 및 균형 상태를 정량적으로 평가할 수 있는 신뢰성과 재현성이 높으며 비침습적인 자율신경계 기능 평가 방법이다 23,24. 이에 환자 치료 후의 수면 상태에 개선에 따른 자율신경 안정도를 수치화하여 객관적으로 평가하기 위해 HRV를 측정했다. HRV검사 항목 중 Mean HRT는 기록 시간 동안의 평균 심장 박동수를 의미하며, SDNN은 전체 RR interval의 표준편차로 기록 기간 동안 심박동의 변화가 얼마나 되는지를 가늠하는 지표이다. RMSSD는 RR 간격의 차이를 제곱한 값의 평균 제곱근으로 심장에 대한 부교감신경의 조절을 나타내며 PSI 지표는 심박동의 역동성 및 변화도를 의미하며 증가할 경우 자율신경계의 적응 능력 및 항상성 조절 메커니즘이 호전되었음을 알 수 있다. LF는 저주파 영역으로 교감신경 활동의 지표이며 HF 상대적으로 고주파수 영역으로 부교감신경계의 지표이다 21,22. 본 임상 증례에서는 직장 생활을 하다 겪은 스트레스로 인해 不眠을 주소증으로 호소하고 있었으며 복부 불편감 및 寒熱往來, 胸滿, 전신의 이상감각 등을 부수적으로 호소하는 환자에게 양방 수면제를 감량해감과 더불어 Gamiguibi-tang을 투여하여 수면 시간의 증가와 수면의 질의 향상을 피츠버그 수면 질 지수(Pittsburgh sleep quality index, PSQI)로 확인 할 수 있었으며 추가적으로 시행한 HRV 결과 상 유의한 치료 결과를 얻을 수 있었다.
본 증례의 환자는 스트레스로 인해 불면증상 및 寒熱往來, 心悸 怔忡, 복부 불편감 발생하여 직장생활을 그만두고 local 신경정신과에서 처방받은 양약을 복용하고 있었으나 한방치료를 통한 수면의 질 향상과 양방수면진정제에 대한 거부감으로 본원에서 입원 치료 받기로 하였다.
환자 입원 당시 수면 시간 일중 6시간 이하로 신경 안정제 미복용 할 경우에 불안 증세와 심계항진으로 정상적인 일상생활이 불가능한 상태였다. 또한 음식 소량 섭취 시에도 쉽게 발하였던 복부 팽만감과 스트레스 심화 시 활변 및 설사로 대변 양상이 변화되는 점이 환자가 불면 외에 치료를 원했던 부수적인 증상이었다. 입원 1일 째에 하루 2회 복용하던 자나팜정 0.25 mg을 취침전 1회로 용량을 줄여 투약했으며 입원 2주째부터는 스타넵틴정, 졸피신정, 명인페르페나진정 4 mg, 뉴프람정 5 mg 역시 복용 중단 하였다. 양약 복용량을 줄였음에도 입면시간이 10-30분 가량 증가하였고 수면 중 각성 횟수가 1-2회로 증가하였지만 숙면하여 기상 후 피로감이 완화되었으며 불면에 대한 환자의 불안감 역시 30% 이상 감소하였다. 정신신경용제 복용을 중단하였음에도 크게 금단 증상 호소하지 않아 입원 3주째부터는 자나팜 0.25 mg 1T 까지 중단하여 양약 복용하지 않고 수면하였으며 보조적으로 본원 환제 酸棗仁丸을 복용하도록 하였다. 정신신경용제 미복용 했음에도 평균 수면시간 6시간 10분으로 양호하였으며 입면까지 걸리는 시간 역시 15분으로 짧아졌으며 수면의 질 역시 호전 되었다. 환자의 PSQI 설문지 결과에서도 입원 당시 27점으로 가장 낮은 단계에 속해 있었으나 퇴원일 검사 시 9점으로 호전도를 수치상으로 확인 할 수 있었다.
또한 환자의 자율신경계에 대한 불면의 영향을 객관적으로 확인하기 위해 시행한 HRV 검사 상 Mean HRT는 치료 전 빈맥에 가까운 94 cycle/min 였으나 치료 후 70 cycle/min로 변화하여 심계항진 및 초조, 불안 등의 증상의 호전도와 상응함을 알 수 있다. SDNN은 치료 전 20.827 ms에서 치료 후 28.956 ms로 증가하여 체내 및 외부 환경에 따른 자율신경계의 대처도가 호전되었음을 알 수 있다. RMSSD 역시 치료 전 11.328 ms에서 치료 후 31.133 ms로 유의하게 증가하였는데 이는 심장에 대한 부교감신경의 조절을 나타내며 심장의 전기적인 안정도가 증가한 것을 의미한다. PSI는 34.812에서 63.468로 유의하게 감소하였는데 이는 심박동의 역동성 및 변화도가 증가하여 자율신경계의 적응 능력 및 항상성 조절 메커니즘이 호전되었음을 알 수 있다. 치료전 LF/HF ratio는 6.446으로 교감신경이 부교감 신경에 비하여 상대적으로 우세하였으나 치료 후 0.782로 변화하여 자율신경의 전체적인 균형도가 호전되었다. 스트레스에 대한 신체 저항도 역시 입원 전 72에서 88로 유의하게 증가하였고, 심장 안정도는 입원 전 75.0에서 치료 후 91.3으로 정상범위 내로 안정되었다.
수면장애 외에 환자가 부수적으로 호소하였던 배변 상태에 대한 불편감은 입원 기간 동안 나타나지 않았으며 복부불편감은 입원 3일째부터 20%가량 호전되었으며 퇴원 시 원내 죽식에서 일반식으로 변경되었고 식욕 증가하였으며 간식 량 역시 늘었으나 소화력은 입원대비 80% 이상 호전 자각하는 상태로 식후 噯氣나 痞滿感이 잠시 동안 발생하였으나 환자가 크게 불편을 느끼지 않을 정도로 호전 보였다.
不眠은 임상에서 쉽게 나타나는 증상이지만, 의학적인 검사를 통해서 기질적 원인을 파악할 수 있는 환자는 많지 않다. 이러한 불면증 환자의 대부분은 수면제 복용이 최선의 방법이라고 생각하여 약물에 의존하고 있다. 하지만 수면제를 복용함에도 만족할만한 수면을 하지 못하는 환자는 수면시간 감소로 인한 신체적 고통과 함께 원인을 알 수 없는 질환이 있지 않나 하는 불안감을 함께 호소하게 된다. 본 증례는 이러한 환자에게 한의학 이론을 바탕으로 한방치료 시행하여 양약 수면제 없이도 수면 시간 및 수면의 질 증가와 함께 불면으로 유발되는 부수적인 신체 증상 역시 호전시키고 자율신경계 안정도를 향상 시킬 수 있음을 임상 경과와 PSQI를 통해 확인 할 수 있는 좋은 증례라고 할 수 있다. 하지만 본 연구는 단일 케이스로 불면 치료에 있어 서양의학을 보충하는 대체 의학이라는 일반적인 인식에서 탈피하고 향후 불면증 치료에 대한 체계적 연구가 이루어지기 위해서는 대조군 비교를 통한 추가적인 연구가 필요하다고 사료된다.
IV. 결 론
본 증례는 수면제를 복용하여도 불면이 지속되는 환자에게 한방치료를 시행하고 양약을 복용 중단했음에도 치료 전후 뚜렷한 수면시간의 증가 및 수면 질의 향상을 보였다. 이를 통해 불면을 치료하는 데 있어 加味歸脾湯의 유의한 효과를 보고하는 바이다.
참고문헌
1. Lee MH. Internal Medicine Seoul: Hakrimsa: 1986. p. 211–9.
2. Seo SG. insomnia Seoul: Hakjisa: 2000. p. 1432, 157.
3. Song YM. Management of insomnia. Korean J Fam Med 2001:22(8):1162–72.
4. The textbook compilation committee of neuropsychiatry of oriental medical schools in nation. The neuropsychiatry of oriental medicine Revised edition. Paju: Jipmoondang: 2010. p. 534.
5. Yang WJ. Hwangjenaegyeongyoungchuseokhae Seoul: Iljugsa: 1991. p. 488–9.
6. Heo J. Donguibogam 2nd edition. Seoul: Bubinbooks: 2002. p. 237–41.
7. Lee DJ, Kim SH. An Experimental Study on the Influence that the medicinal decoction of Kwi-Bi-Tang affects sleeping hours and sedation. The Journal of East-West Medicine 1979:4(2):135–53.
8. Park SH, Seok SH, Kim GW, Koo BS. An improved case by operating the traditional oriental medical remedy with mindfullness to the Hwa-Byung patient suffering from insomnia and physical symptoms. J of Oriental Neuropsychiatry 2008:19(3):231–44.
9. Heo YS, Kim JW, Hwang UW, Kim HT, Park SK, Kim HJ. The Effect of Punsimgieum-gamibang on emotionality and sleep disorder. J of Oriental Neuropsychiatry 2000:11(2):43–51.
10. Buysse DJ, Reynolds CF, Monk TH, Berman SR, Kupfer DJ. The Pittsburgh Sleep QualityIndex: a new instrumnet for psychiatricpractice and research. Psychiatry Res 1989:29:193–213.  11. Hwang UW, Kim JH. Donguijeongsinuihag Seoul: Hyeondaeuihagseojeogsa: 1987. p. 671–9. 683-6.
12. Donguichilyogyeongheomjibseongpyeonchanwiwonhoe. Donguichilyogyeongheomjibseong Seoul: Haedong -uihagsa: 1997. p. 53.
13. Kim LH, Nam SS, Lee JD, Choi DY, Ahn BC, Park DS, et al. Reviews of Recent Research on Dementia Treatment. J of Korean acupuncture & moxibustion medicine society 1997:14(2):115–26.
14. Eom YH. Eomssijesaengbang Beijing: Inminwisaeng -chulpansa: 1980. p. 177.
15. Koo BS, Lee SJ, Han Ho, Kim HJ, Park SH. The Basic Study for Building the Depression Prescription Guideline of Gamiguibi-Tang. J of Oriental Neuropsychiatry 2009:20(4):231–44.
16. Seo SH, Jung IC, Lee SR. The Literature study of Ondamtang, Guibitang, Soyosan & Their Gagambang Recording in Dong-Eui-Bo-Gam. Daejeonuniversitykorean medicinelaboratorysymposium 2005:14(1):129–40.
17. Kim JW, Whang WW, Kwak SY, Kim MJ, Park EH, Lee JA. The effects of Quibitang on an Animal Model of Depression induced by Chronic Mild Stress. J of Oriental Neuropsychiatry 2001:12(1):123–35.
18. Kim JH, Lee JK, Ha HK, Seo CS, Lee MY, Lee HY, et al. Analysis of Studies on Guibi-tang for Fundamental Establishment of Evidence Based Medicine. J of Oriental Neuropsychiatry 2009:20(3):205–16.
19. Donguihakinstitute. Newlookbangyakhappyeon Anyang: Dansaem: 2006. p. 514–8. 739-41.
20. Min SG. Modern psychiatry Seoul: Ilchokak: 1955. p. 434–50.
21. Yang DH, Oh KM, Kim BK. The Relation of HRV, PSQI and IQ with Symptoms of Insomnia Patients. J. of Oriental Neuropsychiatry 2008:19(3):143–69.
22. Kang MS, Park HC, Kim LH. Comparison Research of HRV between Postpartum Women and Normal Women. J of Oriental Neuropsychiatry 2006:17(2):179–85.
23. Ha JW, Kim BK. Study on the Characteristics of Heart Rate Variability, Body component analysis and accompanying symptoms in 175 Insomnia Patients. J of Oriental Neuropsychiatry 2010:21(4):21–39.
|
|












